Cet Atlas est remis régulièrement à jour chaque fois qu’un article est modifié.
Dernière mise à jour le 02/05/2025
Je ne suis pas spécialiste en Dermatologie Buccale, mais ma longue expérience Hospitalo-universitaire m’a appris beaucoup de choses en ce domaine, et devant le nombre de demandes que je reçois, je me rend compte que c’est un sujet qui préoccupe beaucoup les lecteurs. Le petit atlas que je publie peut servir à informer, mais en aucun cas à remplacer une consultation chez un spécialiste.
CANCÉROPHOBIE OU PRÉVENTION DES CANCERS?
Heureusement, les cancers de la bouche ne sont pas très fréquents, mais le dentiste doit être formé pour pouvoir les diagnostiquer très précocement. Un cancer de la muqueuse buccale dépisté très tôt peut être traité par simple chirurgie et guérir définitivement. Bien sûr un cancer guéri nécessite quand même une surveillance très attentive.
Il faut que les chirurgiens dentistes, s’ils veulent qu’on les prenne au sérieux, comprennent qu’ils ne sont pas là uniquement pour faire des implants et des céramiques, mais qu’ils ont une responsabilité et un rôle à jouer dans la santé publique
J’ai diagnostiqué un certain nombre de cancers durant ma carrière professionnelle, mais je n’y ai jamais touché; j’estime qu’un cancer ne doit être soigné que par un spécialiste oncologue pour donner au patient le maximum de chances de guérison. Tous ont été diagnostiqués très précocement, sauf deux qui sont malheureusement venus me consulter trop tard. J’étais en relation avec une dermatologiste spécialisée en muqueuse buccale à qui j’adressais toutes les lésions que je jugeais suspectes et qui, si elle le jugeait nécessaire faisait une biopsie. Elle même était en relation avec l’Institut Curie en cas de résultat positif. Le système a bien fonctionné et je pense que nous avons sauvé quelques vies.
Il faut 3 facteurs coexistants pour déclencher un cancer de la bouche:
– le tabac
– l’alcool
– une irritation locale.
Mon patron appelait cela « la triade de Wescki », je ne suis pas sûr de l’orthographe, et n’en ai trouvé confirmation nulle part.
Le tabagisme: ce n’est plus un scoop, tout le monde sait que le tabac est cancérigène, même les fumeurs le savent. Le problème pour eux est de pouvoir arrêter. Il est inutile et nocif pour eux de continuer à les culpabiliser, il faut plutôt les aider. Une attention toute particulière doit être donnée aux fumeurs ou anciens fumeurs de pipe, j’ai vu apparaître un petit cancer sous la langue chez un homme qui a arrêté de fumer depuis 40 ans: la lésion était à peine apparente et une chirurgie simple a suffi à régler le problème.
L’alcool: quand je dis l’alcool, je ne pense pas à l’alcoolisme, je parle tout simplement d’une consommation excessive de boissons alcoolisées ce qui n’est pas rare en France.
Les irritations locales: les prothèses traumatisantes, les blessures répétées par morsure ou rebord coupant, les caries non soignées, le tartre, l’hygiène insuffisante, le tics de mordillement…etc…
Conclusion: LA PRÉVENTION. Vous allez dire que je radote, mais non! toute ma vie j’ai milité pour la prévention…et je continue même après ma retraite. J’ai eu un grand nombre de patients fumeurs, je sais à quel point il est difficile d’arrêter, mais il faut au moins essayer, parfois le résultat peut surprendre même le patient lui même: il suffit que le moment soit venu! Lorsqu’on n’est pas alcoolique, il est parfaitement possible de contrôler sa consommation d’alcool. Pour les éthyliques il existe des cures. Quand aux irritations locales, il suffit de consulter régulièrement son dentiste et d’avoir une hygiène parfaite, ça c’est à la portée de tout le monde! Quand aux prothèses traumatisantes, c’est au praticien de le signaler aux patients? Toute lésion de la muqueuse buccale qui dure plus de 3 semaines mérite une consultation. Toute lésion douteuse doit être adressée à un spécialiste en Dermatologie Buccale.
Je pense qu’il faut prendre son destin en main. La cancérophobie n’aide en rien, c’est de l’énergie gaspillée. La prévention si! Il vaut mieux positiver la cancérophobie et la transformer en « préventomania »: ne laissez jamais aucun saignement d’où que ce soit, gencives, nez, oreilles, intestins, vagin, urines, sperme, sans consulter pour en connaître la cause – consultez pour toute ulcération qui dure plus de 3 semaines – ne laissez jamais des blessures ou irritations répétitives où que ce soit – faites des coloscopies pour enlever les polypes du colon – pour les hommes faites un contrôle de la prostate tous les ans et faites un dosage sanguin de la PSA – pour les femmes un contrôle gynécologique, un frottis vaginal et une mammographie tous les ans – faites des contrôles dermatologique de votre peau et faites retirer les grains de beauté; limitez l’exposition au soleil, utilisez des protecteurs solaires et habituez vos enfants à le faire – contrôlez votre consommation d’alcool – ne fumez pas.
Voilà un bon moyen de conjurer la peur du cancer!
CLASSEMENT DU POTENTIEL ÉVOLUTIF DES TUMEURS DERMATOLOGIQUES BUCCALES.
Une tumeur bénigne est une lésion qui reste localisée, qui n’essaime pas à distance, et n’est donc pas cancéreuse. On les classe en fonction de leur potentiel dégénératif: – tumeur sans potentiel dégénératif – tumeur à dégénérescence facultative à probabilité faible – tumeur à dégénérescence facultative à probabilité forte – tumeur à dégénérescence obligatoire
1-TUMEURS SANS POTENTIEL DÉGÉNÉRATIF – blessure traumatique – aphtes – herpès – diapneusie – épulis – fibrome – lipome – botryomycome – angiomes – lymphangiome congénital – névrome, neurinome, schwannome – pemphigus – chancres syphilitique ou tuberculeux – maladie de Laugier-Hunziker
2-TUMEURS A FAIBLE POTENTIEL DÉGÉNÉRATIF – lichen plan non érosif – leucoplasie non érosive – erythroplasie et leucoérythroplasie
3- TUMEURS A FORT POTENTIEL DÉGÉNÉRATIF – lichen plan érosif – leucoplasie érosive – papillome et condylome à HPV
4- TUMEURS A DÉGÉNÉRESCENCE OBLIGATOIRE (précancéreuses) – maladie de Bowen – sarcome de Kaposi
5- TUMEURS CANCÉREUSES – carcinome basophile (pas très agressif) – mélanome: épithelioma spinocellulaire (agressif)
En ce qui concerne les praticiens, leur rôle est primordial dans les dépistage précoce des lésions cancéreuses ou précancéreuses. Ils ne doivent pas hésiter à demander une consultation chez un spécialiste en DERMATOLOGIE BUCCALE. L’exérèse biopsie est les traitement de rigueur, qui est généralement suffisant, mais qui peut être suivi ou non d’un traitement spécifique en fonction du résultat de l’analyse histopathologique. Lorsque le risque est élevé, il peut être nécessaire de faire en plus un traitement spécifique.
La contamination par la bouche et la salive.
Une sexualité épanouie est un gage de bonne santé physique et mentale. Il faut donc éviter de culpabiliser certaines pratiques sexuelles ou de déclencher des comportements phobiques. Mais il faut aussi informer afin de permettre de prendre certaines précautions pour vivre sans angoisse.
Les contacts buccaux et bucco-génitaux peuvent être source de contamination.
La mononucléose, ou « maladie du baiser »est la première maladie transmissible par la salive et touche surtout les adolescents qui s'embrassent sur la bouche et les bébés contaminés par la mère. Elle est due au virus d’Epstein-Barr dit EBV (virus proche de celui de l’herpès). IL semblerait que 50 % des enfants de moins de 10 ans l’ont eus et 75% des adolescents. Chez les adultes 90%. C’est donc une maladie parfaitement bénigne d’autant plus discrète qu’on l’attrape jeune.
Il s’agit d’une prolifération dans le sang des globules blancs « mononucléaires ».
Les symptômes font souvent croire à une angine: mal de gorge, ganglions, fièvre et grande fatigue. Il est quand même important d’en faire le diagnostic car chez l’adulte elle peut donner des complications dont en particulier un éclatement de la rate qui est justement l’organe qui fabrique les mononucléaires. Il est donc recommandé de ne pas pratiquer de sport pendant la maladie et quelque temps après.
Il n’y a pas de traitement spécifique, mais une antibiothérapie peut s’avérer nécessaire en cas de surinfection bactérienne.
La grippe se transmet par la bouche et la salive.
Les mycoses buccales se transmettent par les contacts buccaux et bucco-génitaux .
L’herpès se transmet de bouche à bouche. L’herpès buccal ne se transmet pas aux organes génitaux (SH1) mais l’herpès génital (SH2) peut se transmettre à la bouche. Une bouche contaminée par le SH2 peut transmettre l’herpès aux organes génitaux.
La tuberculose est hautement transmissible par les crachats, donc par la bouche.
La syphilis a heureusement pratiquement disparu grâce aux antibiotiques, mais à l’époque ou j’ai fait mes études, le chancre syphilitique buccal était un grand classique des questions d’examen.
Le HPV papillome humain est transmis par un virus qui touche essentiellement la zone génitale et anale, mais peut se transmettre aussi à la bouche par des contacts directs. Il est considéré comme la première MST et apparaît de plus en plus tôt car les adolescents pratiquent les contacts bucco-génitaux et se contaminent dès l’age de 12-13 ans. Il est responsable du cancer du col de l’utérus, et il existe maintenant un vaccin pour les jeunes filles à faire très tôt avant tout contact sexuel. On pense que de nombreux cancers de la gorge, des amygdales, du voile du palais, et du pharynx sont dus au HPV. Il faut donc procéder à l’exérèse systématiques de tous les papillomes bucco-pharyngés.
Le SIDA transmis par le HIV n’est pas transmissible par la salive, ce qui a fait dire que le SIDA n’est pas transmissible par le baiser. Je pense qu’il faut moduler cette affirmation: le HIV est transmissible par le sang, il peut donc être transmis par des saignements de gencives ou des gerçures des lèvres. La contamination par la bouche est donc possible. Le HIV peut être transmis par un contact bucco-génital s’il y a saignement de part et d’autre.
D’une manière générales, toutes les IST (MST) sont transmissibles par la salive, car il peut toujours y avoir du sang dans la salive ou sur les lèvres.
Il en est de même pour l’hépatite C.
L’hépatite B aussi est très contagieuse: le partage d’une brosse à dents peut suffire.
Le gonocoque, blennorragie ou »chaude-pisse »peut être transmis par la bouche lors de relations bucco-génitales.
Les maladies spécifiques de la sphère oro-pharyngée:
Angines, blanches ou rouges.
Parodontites et caries sont peu contagieuses et dépendent du contexte individuel et de l’hygiène de chacun.
La gastro entérite aussi est transmissible par la bouche.
Les leucokératoses, le lichen plan et les aphtes ne sont pas contagieux.
Les caries et les maladies parodontales, sauf cas très particuliers, ne sont pas contagieuses.
Si vous êtes amenés à faire du bouche-à-bouche ou du bouche-à-nez pour réanimation, interposez un tissus ou un mouchoir en papier propre entre votre bouche et celle de la personne que vous devez secourir.
Pour faciliter les recherches dans ce petit atlas, l’ordre alphabétique a été privilégié.
A
ANGIOMES ET LYMPHANGIOMES.
Les tumeurs vasculaires bénignes du système sanguin sont les angiomes, et celles du système lymphatique, les lymphangiomes.
L’angiome est une tumeur vasculaire bénigne souvent de naissance, mais qui peut apparaître dans le courant de la vie, surtout avant l’âge de 30 ans. On l’appelle aussi histiocytome fibreux bénin.

L’angiome est une prolifération fibro-épithéliale de tissu conjonctif, très irrigué, parfois pulsatile au rythme cardiaque. La cause en est mal connue, on pense que c’est une réaction hyperplasique à une irritation chronique. Le diagnostic est parfois facilité par le battement sanguin visible, ou que la lésion devient blanche si on appuie dessus.
Histologiquement la lésion est formée surtout de fibres conjonctives et de fibroblastes sans anomalies cytonucléaire ni mitose.

Angiome de la langue (sciencedirect.com)
Cet angiome est bénin mais le danger réside essentiellement dans la chirurgie d’exérèse, car c’est une tumeur vasculaire qui risque de saigner énormément. L’utilisation du laser doit diminuer considérablement le risque hémorragique. On pense que bon nombre d’hémorragies graves au cours d’extractions dentaires sont dues à des angiomes inclus dans le ligament alvéolodentaire (desmodonte), donc impossibles à diagnostiquer au préalable.
voir aussi : Malformations Artério Veineuses.
Le lymphangiome est l’équivalent pour les vaisseaux lymphatiques. Il est transparent.


La surface du lymphangiome est ondulée.
Angiome et lymphangiome sont des tumeurs bénignes et n’ont aucun potentiel dégénératif.
APHTES ET APHTOSE.
S’il y a une lésion bénigne qui peut nous empoisonner la vie, c’est bien l’aphte. En 40 années d’expérience, j’en ai vu des dizaines de milliers. Et pendant tout ce temps, il n’y a pas eu beaucoup de progrès de fait. Bien sûr, avant d’écrire cet article, j’ai voulu savoir s’il y avait du nouveau sur le sujet; eh bien on en est toujours au même point: on ne sait pas grand chose sur l’aphte. Il y a des centaines d’articles sur le sujet mais à la fin, on n’en sait pas plus. Je vais essayer d’être original et ne pas répéter la même chose que les autres. Au lieu de discuter théorie, je vais vous dire mon attitude envers les aphtes.
L’aphte est très répandu et atteint tous les âges. Il est dans l’immense majorité des cas bénin, mais peut être le signal de maladies plus graves. Et il peut être confondu avec d’autres lésions . Toute lésion de la muqueuse buccale qui dure plus de 15 jours, maximum 3 semaines doit être prise au sérieux.
L’aphte banal dure une quinzaine de jours et guérit spontanément mais il peut être extrêmement gênant et handicapant.
Il existe des aphtes multiples, encore plus handicapants et des aphtoses récidivantes qui empoisonnent la vie. Naturellement, tout le monde sait qu’il y a des aliments riches en histamine, qui induisent la formations d’aphtes: chocolat, noix et noisettes, cacahuète, fromages (Emmental, Gruyère, Cantal, Beaufort, Conté), ananas, framboises, aubergines. Une mention spéciale pour la menthe et surtout le menthol qui participe à la composition de presque tous les dentifrices. Les personnes sujettes aux aphtes doivent utiliser des dentifrices homéopathiques sans menthol, généralement parfumés à l’anis. La carence en vitamine B12 ou en fer peuvent être cause d’aphtoses.

Toutefois il faut préciser une fois de plus que le manque d’hygiène buccodentaire participe aussi à l’apparition d’aphtes, ainsi que la présence de causes irritantes répétitives (prothèses traumatisantes, caries, dents cassées, bords coupants). Le stress est un facteur presque constant, J’ai par exemple constaté que les lycéens et étudiants en périodes d’examens étaient des proies privilégiées. Les femmes en périodes menstruelles aussi.

Les aphtes géants récidivants peuvent être un symptôme précoce de maladies générales comme la maladie d’Hodgkin ou l’anémie de Biermer, le SIDA, ou autres déficiences immunitaires. Il convient donc dans ces cas de faire un bilan sanguin de contrôle. D’ailleurs toute aphtose récidivante persistante doit inciter à faire faire un bilan sanguin.
Que faire pratiquement pour traiter les aphtes?
Le seul traitement efficace sûr et rapide que je connaisse est de les cautériser à l’acide trichloracétique ( la meilleure solution que j’ai utilisé est 5 gouttes d’eugénol+1 goutte d’acide trichloracétique). Seul votre praticien peut le faire. En pharmacie vous pourrez trouver de l’acide acétylsalicylique ATS (je ne suis pas sûr que ça existe encore), sinon de l’ASPEGIC ®en bains de bouche. On peut aussi utiliser AFTAGEL® et PYRALVEX®, ainsi que BOROSTYROL®. Il y a quand même une nouveauté qui semble donner des résultats, c’est ce fameux acide hyaluronique qu’on retrouve partout (BLOXAPHTE® HYALUGEL®), je m’en suis servi moi même et j’ai trouvé le résultat appréciable; il existe en gel, en spray et en bains de bouche.
Je remarque que la tendance actuelle est de prescrire de la COLCHICINE.
LES RECETTES DE GRAND MÈRES QUI MARCHENT:
– Le sel, mettez 1 cuil. à café de sel (gros sel ou sel fin) dans un demi verre d’eau tiède, et gardez en bouche quelques secondes puis recrachez.
– Le vinaigre de cidre, trempez un coton tige dans du vinaigre pur et appliquer sur l’aphte plusieurs fois par jour.
Les aphtes n’ont aucun potentiel dégénératif, mais les aphtoses récidivantes et les aphtes géants sont parfois précurseurs de troubles de la formule sanguine qui nécessitent un diagnostic précoce.
B
BOTRYOMYCOME.
Le botryomycome buccal aussi appelé granulome pyogénique ou hémangiome capillaire lobulé est une tumeur bénigne généralement originaire du derme et très rarement hypodermique.
L’origine du botryomycome et très mal connue, elle fait souvent suite à un petit traumatisme ou à une irritation répétée, voire même infectieuse.



Le traitement est l’exérèse chirurgicale en totalité car il y a un fort risque de récidive, d’où la nécessité de finir à
l’électrocoagulation ou au laser.
Le botyomycome est une tumeur bénigne qui n’a aucun potentiel dégénératif.
BOWEN (maladie de) ou carcinome intra-épithélial ou épidermoïde.
Le carcinome intra-épithélial ou épidermoïde ou maladie de Bowen. C’est une prolifération des kératinocytes de la couche épithéliale de l’épiderme forméé de lobules tumoraux. Il touche la peau et les muqueuses buccales et génitales. L’histologie montre des grandes cellules polyédriques avec de ponts intercellulaires.
Tumeur précancéreuse à dégénérescence obligatoire. C’est une tumeur dont le siège peut être cutané ou muqueux :
• lésion croûteuse, jaunâtre, indurée avec ulcération centrale
• ou lésion végétant ou bourgeonnante
• ou l’association des deux.

Maladie de Bowen (campus.cerimes.fr)
Le traitement est l’exérèse totale suivie ou pas de radiothérapie.
La maladie de Bowen est précacéreuse à dégénérescence obligatoire.
C
CARCINOMES.
Le carcinome baso-céllulaire. C’est un cancer basocellulaire, ce qui signifie qu’il est issu de la couche basale de l’épiderme. L’épithélioma basocellulaire est beaucoup moins agressif que le spinocellulaire. Il ne diffuse que tardivement, ce qui laisse une place de choix à la chirurgie. Il apparaît surtout sur les lèvres chez les fumeurs et particulièrement sous la langue chez les fumeurs de pipe.

Le cancer basocellulaire, n’est pas très virulent. Au stade T1 et T2, l’exérèse-biopsie complète suffit, sans autre traitement. Parfois un complément par radiothérapie est nécessaire.

Le carcinome basocellulaire est une tumeur maligne peu agressive.
Le carcinome spino-céllulaire. C’est un carcinome de la couche épineuse de l’épiderme et qui est beaucoup plus agressif.
Certains états inflammatoires chroniques muqueux rares peuvent se transformer avec une relative fréquence: la leucoplasie de la lèvre du fumeur et le lichen érosif buccal. Carcinome du frein de la langue (fumeur de pipe).

Les morsures répétitive associées au tabagisme-alcool-mauvaise hygiène peuvent dégénérer en carcinome spinocellulaire:

Le carcinome spinocellulaire est une tumeur maligne agréssive.
CHÉLITES.
La chéilite est une inflammation des lèvres buccales, due à des causes variées. Elle touche souvent les musiciens utilisant des instruments à vent buccaux, et les sportifs et navigateurs exposés au soleil et aux intempéries. Les enfants sont plus sujets aux chéilites que les adultes. Les statistiques disent que les chéilite touchent plus les femmes que les hommes, et surtout entre 20 et 40 ans. Le terme « Cheilitis » n’indique pas un diagnostic, c’est une désignation de toutes les pathologies des lèvres, à commencer par les simples « gerçures » ou « crevasses » hivernales, pour aboutir à des pathologies précancéreuses, en passant par le « muguet » ou perlèche. Les carences en vitamines B 2 et C sont souvent incriminées.

- 1° CHÉILITES INDÉPENDANTES DITES « PRIMAIRE »
- Chélite glandulaire: causée par un défaut congénital ou acquis des glandes salivaires annexes des lèvres, qui sont hyperplasiques.

Les autres facteurs étiologiques sont le tartre, maladie parodontale, la carie dentaire et d’autres maladies infectieuses. Caractéristiques de l’âge de 30 ans, avec le plus de fréquence la lèvre inférieure.
– Chéilite exfoliatrice (de Crcker):
« La chéilite factice est un état chronique caractérisé par des lésions squameuses labiales. Elles ont été attribuées à des traumatismes inconscients comme des morsures ou le passage répété de la langue. Elles sont atypiques et parfois hémorragiques, pouvant aller jusqu’à prendre un aspect de malignité. Certaines études mettent en évidence une prépondérance chez des femmes jeunes, bien que des chéilites factices soient retrouvées dans tous les groupes, ethniques d’âge ou de sexe. Si la pathogénie exacte reste obscure, l’existence d’un désordre psychiatrique ou d’un trouble de la personnalité sous-jacent est suspectée. Dans le cas décrit, l’amélioration de l’anxiété du patient s’est accompagnée d’une amélioration de la chéilite. » (INFORMATION DENTAIRE)
On soupçonne un déséquilibre hormonal, une dysfonction hépatique ou une carence vitaminique ( en particulier la Vit B).
 Chéilite exfoliatrice ( conseildentaire.com).
Chéilite exfoliatrice ( conseildentaire.com).
Le traitement reste très aléatoire faute de connaître exactement la cause de cette inflammation..
– Chéilite allergique de contact: surtout chez les femmes à cause de l’utilisation de rouge à lèvres.

– Chéilite traumatique des instruments à vent:

Instrument à anche (clarinette).

– Chéilite actinique: Affection à potentiel dégénératif due une une lésion de l’ADN consécutive à une exposition solaire prolongée. Touche plus les hommes que les femmes.

Le tabagisme et une mauvaise hygiène entrent dans l’étiologie de cette affection.

La chéilite se manifeste par une atrophie du rebord du vermillon de la lèvre inférieure avec un érythème persistent. Des ulcérations et des fissures peuvent également être notées. L’histologie montre une hyperkératose. Dans les formes avancée une biopsie est justifiée pour s’assurer qu’il n’y a pas de dégénérescence cancéreuse. La dégénérescence se fait sous forme de carcinome épidermoïde.

– Chéilite mycosique commissurale

Aussi appelé « muguet ou « perlèche », l’agent infectant est le candida albicans, mais il y a souvent une surinfection bactérienne.
– Lichen plan de la lèvre:

- 2° CHÉITITES SYMPTOMATIQUE « SECONDAIRE »
– Chéilite atopique: Ce sont des manifestations de dermatites diverse qui se manifestent sur les lèvres

– Chélite eczémateuse: C’est une manifestation atopique d’un eczéma dermique.

– Chéilite psoriasique: Une chéilite peut apparaître au décours d’un psoriasis

– Chéilite médicamenteuse: provoquée par certains médicaments.

– Oedème de Quincke:

Manifestation allergique qui peut également se situer à la paupière ou dans le pharynx.
– Syndromes de Lyell et Stevens-Johnson: C’est une forme grave, potentiellement mortelle (15 %), d’érythème polymorphe, généralement due à la prise d’un médicament (sulfamides, anti inflammatoires).

Comme vous avez pu le constater, le terme « chéilite » est un peu « fourre-tout », et une classification claire est très difficile à trouver, ce qui complique le traitement, qui devra toujours tenir compte de la cause.
TRAITEMENT DES CHÉILITES:
Traitement étiologique: tout d’abord commencer par traiter la ou les causes. Et ensuite établir un traitement local approprié. Quelle que soit la cause il faut la traiter, car le traitement symptomatique seul mènera inéluctablement à une récidive.
Traitement local:
- pour les chéilites glandulaires,on peut détruire les glandes incriminée à l’électrocoagulation, au laser, à la torche à plasma ou par exérèse au bistouri.
- pour les chéilites actiniques il faut faire systématiquement une biopsie, et recommander la protection totale des lèvres au soleil.
- pour les chéilites traumatiques, il faut protéger les lèvres avec une crème grasse lors de l’activité causale, et éliminer tous les tics de mordillement de succion ou de léchage.
- pour les chéilites commissurales il faut se souvenir qu’elles sont souvent plurifactorielles : immunodépression générale, macération et irritation locale, surinfection mycosique ou bactérienne.
- pour les chéilites secondaire il faudra un traitement spécifique à chaque maladie.
Le traitement local proprement dit:
- des mesures d’hygiène douce,
- un traitement émollient quotidien,
- un traitement anti-inflammatoire topique pendant les poussées et éventuellement à titre de prévention des poussées. Un traitement par corticothérapie locale (clobétasol en crème) appliqué 2 fois par jour sur les lésions labiales sur les chéilites desquamatives, et allergiques, permet la disparition des lésions érythémato-érosives et croûteuses des lèvres après un mois de traitement. Une surveillance tous les 6 mois et des conseils de protection solaire doivent être prodigués.Mais ilfaut bien reconnaître, et les forums internet sont là pour le confirmer, les traitements ne sont pas toujours efficaces et de nombreuses recherches sont actuellement en cours pour tenter d’améliorer les résultats
Les chéilites sont généralement bénignes et n’ont pas de potentiel dégénératif. Exception faite des lésions particulières. La chéilite actinique doit faire l’objet d’une surveillance. Et comme toujours, ce sera encore la prévention qui aura le dernier mot!!!
D
DIAPNEUSIE.
La diapneusie est une tumeur bénigne réversible de la muqueuse buccale. J’ai en vain cherché dans divers dictionnaires et encyclopédies la définition du mot DIAPNEUSIE. J’ai donc décidé de le définir moi même à l’aide des différentes informations que j’ai pu trouver: le préfixe « dia » indique une notion de séparation et aussi un franchissement de cette séparation, « pneumos » signifie « souffle » en grec, un « pneumatique » utilise de l’air, ceci aboutit au mot DIA PNEU SIE c’est à dire: « aspiration au travers de ».
La diapneusie est une tumeur bénigne de la muqueuse buccale qui, à force d’être toujours aspirée dans une même cavité finit par former une masse charnue qui peut être considérée comme une hernie des tissus. En réalité la diapneusie est une pseudotumeur puisque l’analyse histologique ne montre aucune différence avec le tissus dont elle est issue. La diapneusie n’a aucun pouvoir dégénératif, mais elle est souvent l’objet de morsures et blessures diverses, qui elles, combinées au tabagisme et à l’alcool, peuvent entraîner une dégénérescence cancéreuse. Il faut donc éliminer toutes les arrêtes vives qui peuvent avoir un contact avec la tumeur et de préférence, supprimer la cause qui a abouti à sa formation. Il faut surtout rechercher un tic de succion qui n’est pas forcement présent car la simple pression des muscles peut suffire à former l’excroissance. Si le tic existe, il faut alors attirer l’attention du patient pour arrêter (si possible) de pratiquer une succion des muqueuses.
Dans la mesure du possible, il faut combler le vide dans lequel la muqueuse est attirée. Souvent il s’agit d’une dent absente, ou d’une carie, ou d’un vide sous une prothèse, ou d’une dent en malposition comme sur la photo ci-dessous.

Très souvent aussi, la diapneusie se met face à un diastème, en particulier dans le cas des « dents du bonheur ».

Si la lésion devient trop gênante, on peut en faire l’exérèse chirurgicale, à condition d’en avoir au préalable supprimé la cause faute de quoi la récidive serait inévitable. L’examen histologique de la lésion, qui doit être systématique, montre un tissus muqueux normal sans modification aucune.
Il ne sert à rien d’opérer une diapneusie si on n’en supprime pas la cause, car elle récidivera systématiquement. La simple suppression de la cause amène presque toujours la régression et la disparition de la tumeur.
La diapneusie n’a aucun potentiel dégénératif, mais elle peut être cause de morsure répétitive, qui peut être dégénérative dans un certain contexte.
ÉPULIS.
L’épulis est une tumeur bénigne de la gencive qui n’a aucun potentiel dégénératif. Le nom vient du grec, épi=extérieur et oulon=gencive. Ce qui n’est pas tout à fait exact car si la tumeur siège bien sur le rebord de la gencive, elle a presque toujours des racines en profondeur de l’os. Elle peut devenir fibreuse et même s’ossifier. Elle contient parfois des grandes cellules à myéloplaxes et à ce titre, peut être assimilée à une tumeur à myéloplaxes qui , elle, siège dans l’os et est également bénigne.


La tumeur apparaît généralement comme une excroissance suite à une irritation locale chronique parfois difficile à mettre en évidence. Elle est plus fréquente chez les femmes et surtout la femme enceinte. C’est une boule charnue rouge foncé très vascularisée, saignant facilement au contact, à rebords bien nets et parfois partiellement ou carrément pédiculée. Lors de l’exérèse, elle présente une base fibreuse profondément ancrée dans l’os qu’il faut cureter à fond pour éviter une récidive. La tumeur peut recouvrir les dents totalement, s’infiltrer et s’imbriquer dans des éléments prothétiques existants.

Gros épulis chez une femme enceinte.
Coupe histologique d’un épulis ( courrier du dentiste).
L’examen histologique montre un tissus gingival peu remanié, très inflammatoire, riche en collagène et très vascularisé.
Bien sûr, comme toujours il faudra avant toute chose supprimer la cause irritante (carie non traitée, obturation débordante, rebord tranchant, prothèse traumatisante ou tartre), et instituer une hygiène adéquate.

Sauf dans le cas de la femme enceinte chez qui il faut attendre un certain délai après l’accouchement pour voir si la tumeur se résorbe spontanément, il est toujours plus facile d’intervenir le plus tôt possible. La chirurgie d’exérèse est très simple, se fait au cabinet sous anesthésie locale, mais comme je l’ai déjà dit, il faut bien tout enlever et racler profondément l’os sous-jacent. Il faudra souvent, afin de prévenir des problèmes parodontaux, tirer des lambeaux latéraux pour couvrir l’os laissé à nu, et si la surface est trop importante, faire une greffe gingivale avec greffon prélevé au palais. Quelques contrôles postopératoires sont souhaitables pour s’assurer que la cicatrisation est bonne, puis un contrôle à 6 mois et ensuite les contrôles annuels de routine.
Un épulis peut avoir des ramifications intra-osseuses non mises en évidence ni par radiographie ni pendant la chirurgie, ce qui sera une cause possible de récidive.
ÉRYTHROPLASIE.
L’érythroplasie buccale est à rapprocher de la leucoplasie et est parfois combinée avec elle sous forme de leuco-érythroplasie. Seul l’aspect diffère: il s’agit là de taches rouges groupées. La localisation est souvent le palais ou la langue.
La localisation est souvent le palais ou la langue



L‘érythroplasie a un potentiel dégénératif légèrement supérieur à la leucoplasie et nécessite comme elle une surveillance attentive.
L’érythroplasie n’est pas contagieuse.
EXOSTOSES.
Les exostoses ne sont pas vraiment des tumeurs, ce sont des excroissances osseuses de tissu normal: hyper-réactivité à une stimulation (bruxisme ou traitement d’orthodontie).
LES EXOSTOSES MANDIBULAIRES.
Ce sont de loin les plus répandues.
La mandibule présente souvent une zone d’épaississement aux emplacements des sutures osseuses embryonnaires. Il arrive qu’une surproduction d’os se forme à ces emplacements. Il n’y a aucune pathologie associée, ni aucun risque de dégénérescence cancéreuse, mais cela peut devenir très gênant pour le patient car la langue ne trouve plus sa place.

Cette exostose mandibulaire s’appelle aussi « torus(ri) mandibulaire(ri)«
La structure histologique de l’os néoformé est exactement la même que l’os normal et, bonne nouvelle, cet os en trop peut servir de site donneur pour des prélèvements en vue de greffes.
ÉTIOLOGIE
Il n’y a aucune certitude en ce qui concerne la cause des exostoses, et depuis la fin du XVIIIème siècle, on a émis différentes hypothèses dont aucune n’a été confirmé avec certitude. L’hérédité est souvent citée, et plus récemment les traitements hormonaux de la ménopause, ainsi que les dysfonctions parathyroïdiennes.
En ce qui me concerne, l’énorme quantité de messages et mails que je reçois m’amène à constater que ce que je croyais être « des curiosités anatomiques » sont de plus en plus répandues et en questionnant les lecteurs, j’en arrive à poser l’hypothèse d’une réaction osseuse aux surcharges des forces sur les os maxillaires, soit par des traitements orthopédiques, soit par un bruxisme important. La réaction osseuse se fait aux zones des sutures osseuses mandibulaires ou intermaxillaires supérieures. Ce serait en quelque sorte une réponse exagérée à une sollicitation mécanique.


Dans le cas très discret ci-dessous, envoyé par une lectrice, on constate quand même une forte abrasion des dents qui témoigne d’un bruxisme important.

Ces exostoses débutantes sont en réalité très répandues et n’évoluent pas forcément vers les cas gigantesques montrés ci dessus. Quoiqu’il en soit, il est important de rassurer les personnes à qui cela arrive car à part la gêne physique il n’y a aucun inconvénient, ni aucun danger.
LES EXOSTOSES PALATINES.
Elles arrivent en deuxième position dans l’ordre de fréquence


Ici aussi, il n’y a pas de caractère pathologique et seule la gêne ou l’appareillage prothétique indique l’exérèse chirurgicale.
LES EXOSTOSES VESTIBULAIRES.
Une forme atténuée, l’exostose vestibulaire est le « bourrelet de Mac Call » très caractéristique de la surcharge occlusale.

Ce bourrelet peut se transformer en véritable exostose. Il ne faut pas le confondre avec une hyperplasie gingivale qui est faite de tissu gingival élastique; là il s’agit bien de tissu osseux.
Les grosses exostoses vestibulaires dépassent en volume les bourrelets de Mac Call et sont aussi dues à des forces occlusales exagérées surtout chez les bruxomanes.

La limite entre exostose et bourrelet de Mac Call est difficile à trouver.

En ce qui me concerne, je n’ai jamais vu de dégénérescence cancéreuse d’une exostose.

TRAITEMENT DES EXOSTOSES.
Le traitement est uniquement chirurgical et ne se fait que s’il y a gène ou nécessité prothétique; et maintenant de plus en plus pour prélever de l’os en vue de poses d’implants.

On peut éventuellement se servir de l’os en trop d’une exostose pour faire une greffe là où on en a besoin.
Théoriquement, comme on n’en connaît pas la cause, les exostoses peuvent récidiver. Mais par mon expérience personnelle, je n’ai pas le souvenir de récidives.
Je rappelle une fois de plus, pour rassurer ceux qui en sont porteurs, que les exostoses n’ont aucun potentiel dégénératif, et qu’on ne les opère que pour des raisons de confort, ou en vue d’une réhabilitation prothétique.
F
FIBROME GINGIVAL
Le fibrome gingival est une tumeur rare: j’ai commencé mes études en 1955, nous sommes en 2018, et je n’en ai jamais vu! mais peut être que je n’ai pas fait le bon diagnostic.
Il a donc fallu que je fasse des recherches sur internet pour pouvoir en parler dans cet Atlas de Dermatologie Buccale.. Peut être que j’en ai opéré en pensant que c’étaient des épulis, il y a 50 ans on ne faisait pas systématiquement d’examen anatomo-pathologique.
Il y a en effet une différence entre les deux, l’épulis est entièrement gingival alors que le fibrome peut contenir des tissus calcifiés issus du parodonte: fibroblastes, os, ou cément. Au début, la prolifération part d’une papille gingivale, elle peut être pédiculée ou sessile. Elle dépasse rarement 2 à 3 cm et elle est recouvert d’un épithélium. Sa couleur est rose pâle ou plus foncé, et sa surface est parfois ulcérée.
Pour le différencier de l’épulis on l’appelle plutôt maintenant; « fibrome périphérique ossifiant » car il peut s’ossifier à partir des cellules osseuses qu’il contient.

Diagnostic différentiel.
Le granulome périphérique à cellules géantes y ressemble beaucoup:

A l’examen histologique, on trouve un tissu conjonctif vascularisé caractérisé par la présence de nombreuses cellules étoilées multinuclées.
Ne pas confondre avec l’épulis:

En réalité, seul l’examen anatomo-pathologique peut donner un diagnostic exact pour différencier ces tumeurs bénignes. Le granulome pyogène est un peu plus facile à identifier:

Il est d’origine infectieuse, ce sont les bords d’une fistule qui bourgeonnent. On voit souvent ce type de bourgeonnement sur les dents de lait.
Le fibrome n’a pas de potentiel dégénératif, sauf s’il est cause d’irritation répétitive locale.
FISTULE.
La fistule est un orifice par lequel se fait un écoulement pathologique. Un abcès est une collection purulente due à une infection. Lorsque l’abcès grossit, le pus se fraie un chemin à travers les tissus et perce un orifice de sortie qui est la fistule. La fistule dentaire est donc la conséquence d’une infection dentaire dont le trop plein de liquide, en l’occurrence le pus, s’écoule par un orifice de la muqueuse. Le pus cherche généralement le chemin le plus court, et il peut aboutir aussi bien sur la gencive que sur la muqueuse buccale, ou même en extérieur sur la peau du visage (la joue ou le menton). Le trajet peut être complexe et on est parfois obligé d’y introduire un cône de gutta fin, souple et radio-opaque pour voir sur un cliché radiographique d’où part le trajet fistuleux.


Deux trajets fistulaires différents, révélés par le cône de gutta.

La fistule peut être bourgeonnante, ou revêtir l’aspect d’un bouton jeaunâtre.

La sortie de la fistule revêt parfois l’aspect d’un petit bouton blanc ou jaunâtre, car lorsque la pression interne n’est pas très forte, l’orifice se referme. Elle peut aussi ressembler à une vésicule. Lorsque la pression augmente, le bouton éclate et le pus s’écoule.
La fistule peut s’ouvrir à la peau du visage.


Une infection parodontale peut donner un petit abcès fistulisé.

Le traitement de la fistule passe obligatoirement par le traitement de l’infection en cause: il faut bien sûr établir d’abord un diagnostic certain. En conclusion je conseille de consulter votre praticien chaque fois qu’un petit bouton blanc persistant apparait dans votre bouche, surtout si vous avez un mauvais goût en bouche et une odeur fétide.
Différence entre fistule dentaire et abcès: la fistule est la conséquence d’une infection. L’abcès est une infection. Un abcès est une infection aiguë, un kyste est une infection chronique, et tous les deux peuvent se percer et donner une fistule qui est la soupape d’écoulement d’un liquide purulent.
FORDYCE. Voir granulations de Fordyce.
G
GINGIVO-STOMATITES.
Les gingivites sont souvent accompagnées d’une inflammation de toutes les muqueuses buccales, on les appelle alors : les gingivo-stomatites.
La gingivite odontiasique (d’origine dentaire).
C’est la première à laquelle on est confronté dans la vie: celle de la poussée des dents, celle qu’ont les bébés à partir de 5 mois et qui empêche les parents de dormir.

A chaque poussée dentaire, l’enfant est grognon, a les joues rouges (on appelle ça le feu des dents).

– Une hypersalivation
– De la fièvre
– Des problèmes de sommeil
– Inflammation de la gencive et érythème jugal (les bonnes petites joues rouges !)
– Des diarrhées
– Érythème fessier
– Des problèmes de la sphère ORL
On peut acheter en pharmacie des objets en caoutchouc pour mordre et accélérer le percement de la gencive par la dent ou des biscuits destinés au même usage.Une mention particulière pour les objets qui se mettent au réfrigérateur( surtout pas au congélateur) et qui soulagent mieux avec le froid. On y trouve aussi des sirops légèrement anesthésiants à frotter localement, si l’enfant souffre trop.
C’est aussi et surtout celle de l’adolescence entre 15 et 20 ans lors de l’évolution des dents de sagesse.
Il y a une hyper salivation et une mauvaise haleine constante, des saignements des gencives, des douleurs à type de brûlures et une desquamation des muqueuses.

Lorsque la dent commence à percer, si rien ne lui barre le passage, le sac péricoronaire se résorbe au fur et à mesure qu’elle sort. Si la dent est retenue pour quelque raison que ce soit, le sac une fois percé peut s’infecter: c’est la péricoronarite. C’est la dent de sagesse qui évolue en dernier et qui ne trouve pas souvent sa place qui est la plus sujette à ce genre d’accident de dentition.


En l’absence de traitement, un abcès se forme tout autour de la dent.

Des ganglions (adénopathies) sous maxillaires et sous angulo-maxillaires accompagnent toujours ce type d’accident.
La contamination peut toucher l’amygdale du même côté et il peut y avoir de la fièvre.

Le traitement nécessite presque toujours la prise d’antibiotiques et une désinfection locale par bains de bouche, suivis soit de l’extraction de la dent, soit du dégagement chirurgical de la couronne de la dent et du curetage du sac péricoronaire, si la conservation de la dent est envisagée.
Pour soulager le patient, on peut mettre un peu d’acide trichloracétique pour cautériser la lésion.
La gingivite due à la plaque dentaire (gingivite tartrique).
Les gingivites tartriques, qui, au début, se manifestent par un simple liséré rouge vif aux collets gingivaux, due à une mauvaise hygiène et/ou à l’absence de détartrages réguliers tous les 6 mois.

Les gencives saignent énormément, et l’haleine est fétide.

Bien sûr le traitement principal est le détartrage, mais il faudra souvent commencer par une antibiothérapie, lorsque l’infection est trop importante, ou systématiquement chez les sujets fragile( diabète, valvulopathies).
Mais pour moi le traitement ne s’arrête pas là, il doit obligatoirement être suivi d’une motivation du patient et d’un enseignement d’une hygiène efficace.
La gingivite ulcéro-nécrotique aiguë (GUNA).
les gingivites ulcéreuses ou ulcéro-membraneuses, dont les ulcérations, recouvertes d’un enduit gris noirâtre, siègent en particulier au niveau des espaces interdentaires, des collets gingivaux, et des capuchons muqueux des dents de sagesse inférieures.

Les gingivo-stomatites gangréneuses, sont très graves, avec forte atteinte de l’état général, et qui se manifestent par des ulcérations et des escarres formées de tissus nécrosés, d’aspect gris noirâtre, séparés par un sillon des tissus non encore gangrenés, qui sont œdématiées.

La gingivite hypertrophique.
Hormonale.
Surtout dans les insuffisance thyroïdiennes (Goitre hypothyroïdien).
Les modifications de taux d’œstrogènes, survenant à la puberté, ou des hormones progestatives, lors de la prise de contraceptifs oraux ou de la grossesse, déclenche l’hyperproduction de collagène et l’hyperplasie.

Inflammatoire.

Médicamenteuse.
La cyclosporine est utilisée comme traitement anti-rejet chez les greffés rénaux.

La DPH (Di Phenyl Hydantoïne) est prescrite comme anti-convulsivant chez les épileptiques.
La Nifepidine prescrite pour le traitement de l’angine de poitrine donne aussi des hyperplasies.

Hyperplasie traumatique.
C’est surtout le résultat de traitements orthodontiques traumatisant avec une mauvaise surveillance et une mauvaise hygiène.

La gingivite toxique.
Lors des anciens traitements de la syphilis aux sels de mercure (CALOMEL) on arrêtait le traitement dès l »apparition de la « stomatite d’alarme de Fournier » qui était une coloration grise de la marge gingivale.
Un des premiers signes de l’intoxication au plomb, le « saturnisme », est aussi un liseré gris des gencives et une haleine très forte.
La gingivo-stomatite par intolérance de matériaux.
Les intolérance les plus fréquentes sont aux résines acryliques, mais on peut avoir une intolérance à n’importe quoi.
La gingivo-stomatite par respiration buccale
On voit parfois chez certaines personnes, plus souvent chez les enfants, des gencives très irritées, rouges, enflammées et enflées.
L’examen plus approfondi montre que cette inflammation ne concerne que les dents antérieures et qu’elle est délimitée de façon très nette suivant un dessin qui correspond exactement à la position des lèvres au repos. On peut constater ainsi que seule la partie des gencives exposée à l’air est touchée. Ceci est le signe pathognomonique de la gingivite par respiration buccale.
Les lèvres étant ouvertes tout le temps ou parfois seulement pendant la nuit, la circulation permanente de l’air sur la gencive la dessèche et l’enflamme.
Il faudra rechercher les causes O.R.L. de cette respiration buccale:
– végétations
– déviation de la cloison nasale
– étroitesse des fosses nasales
– écoulement nasal dû à une allergie
– muqueuse nasale hypertrophiée par une allergie
– hypertrophie des cornets .
Il peut aussi y avoir des causes buccales:
– brièveté de la lèvre supérieure
– appareillage orthodontique ou prothétique mal adapté
– habitude de dormir la bouche ouverte.
Le traitement sera surtout étiologique par la suppression des causes chaque fois que cela sera possible. En cas d’impossibilité, il faudra se contenter de mesures palliatives de traitement de la gingivite et de protection de la gencive par un gel visqueux et antiseptique, avec lequel on en profitera pour masser longuement la partie de la gencive tuméfiée pour éliminer les toxines et faire circuler le sang..
GLOSSITES.
L’inflammation de la langue s’appelle « glossite ». La pathologie de la langue est extrêmement variée et complexe. J’ai choisi de sélectionner pour les lecteurs un album de photos que j’ai recherchées sur internet.
Langue normale

Langue fissurée ou scrotale

La langue géographique ou glossite exfoliatrice marginée
C’est une pathologie bénigne qui ne donne aucun risque de cancer. On n’en connais pas bien la cause: on soupçonne une maladie auto-immune. Les porteurs de psoriasis, les diabétiques, les allergique y sont plus exposés.


Pigmentations éthniques

Macroglossie: langue trop grosse
La langue est marquée par l'empreinte des dents.

Frein linguale trop court

Glossites

Le diagnostic différentiel des différentes glossites est très difficile à établir. Il vaut mieux prescrire un traitement local par bains de bouche antibactérien et anti-mycosique sans antibiothérapie qui pourrait favoriser une mycose.
Les carences en vitamine B 9 (acide follique) et B 12 (Cobalamine) donnent des glossites et des brûlures de la langue (glossodynie). On retrouve ces même glossites avec l’Anémie pernicieuse de Biermer.

Une des premières manifestations d’une carence en vitamine B12 ou en folate est une langue anormalement rouge et douloureuse. Ce symptôme, connu sous le nom de “glossite”, se caractérise par une inflammation de la langue, qui devient rouge vif, enflée et parfois lisse en raison de la perte des papilles gustatives. Cela peut également entraîner une sensation de brûlure ou de douleur, rendant la consommation d’aliments et de boissons inconfortable.
En plus de l’inflammation, d’autres symptômes dans la bouche peuvent survenir, notamment l’apparition d’ulcères douloureux. Ces petites lésions peuvent rendre la mastication difficile et être un signe révélateur d’une carence. Par ailleurs, la diminution des papilles gustatives liée à cette glossite peut entraîner une perte du goût, rendant les aliments moins savoureux et affectant l’appétit.
Dans la glossite de Hunter la langue est dépapillées, lisse, vernissée et fine.
Ligua pilosa nigra (langue pileuse noire)
L’aspect de cette affection est causé par une mauvaise desquamation du dessus de la langue, entrainant l’accumulation des couches de kératine sur la pointe des papilles. C’est cette accumulation, appelée hyperkératose, qui entraîne l’épaississement et l’allongement des papilles, ce qui leur donne une apparence de poils ! La couleur noire provient principalement des bactéries qui s’installent entre les papilles, qui produisent de la porphyrine, molécule qui est à l’origine de la couleur noire ou brune. Cet aspect est souvent dû à une maivaise hygiène buccale, au tabagisme, à une trop forte consommation de cafén de thé ou de vin rouge. L’abus de bains de bouche à l’eau oxygénée ou la prise d’antibiotique peut aussi en être la cause.

La suppression de la cause et l’utilisation d’une râpe à langue doivent améliorer le tableau clinique. Sinon, c’est qu’il y a probablement une mycose et il faut donc avoir recours à un traitement anti-mycosique.
Lichen plan de la langue
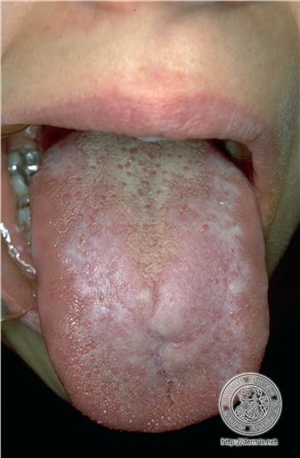
Mycoses de la langue


Langue rouge framboisée: la Scarlatine
Au cours de la scarlatine, la langue prend un aspect caractéristique, d’abord elle est recouverte d’un enduit blanc épais (langue saburrale), puis elle perd son enduit blanc de la périphérie vers le centre et devient à vif, prenant une couleur rouge framboisée au bout de quelques jours.


Chez les enfants, la langue couleur fraise peut également se traduire par la maladie de Kawasaki. Il s’agit d’une inflammation de la paroi des vaisseaux sanguins.

SCIENCE PHOTO LIBRARY
La langue fraise ou framboisée correspond à une langue rouge couverte de petites « graines ». Les papilles filiformes, des structures en forme de fil à la surface de la langue, se détachent alors que les structures en forme de champignon (papilles fongiformes) restent. Ce sont ces dernières qui ressemblent à des « graines de fraises ». La langue fraise peut également être le premier signe de la scarlatine.( Le manuel MSD)
La langue bleue.
Ce signe est à prendre très au sérieux. Il s’agit d’une cyanose centrale, une maladie grave qui se traduit par une coloration bleue des lèvres et de la langue. Elle apparaît lorsque du sang appauvri en oxygène et de couleur bleuâtre plutôt que rouge, perfuse la peau. La cyanose peut être provoquée par divers types de maladies pulmonaires ou cardiaques graves, qui entraînent un abaissement du taux d’oxygène dans le sang.
Langue du Reflux Gastro-œsophagien (RGO)
La langue blanche a très souvent pour origine un RGO. Souvent, il est très caractéristique car on voit la coulée acide dans la gouttière centrale de la langue, laissant les bords irrités qui brûlent.


Carence en vitamine B 9 (acide folique) ou B 12.
carence en vitamine B 9 ou B12
(LaNature.ca)
Très souvent, les patients consultent pour des sensations bizarres en bouche, beaucoup se plaignent de brûlures, d’autres de goût métallique ou encore de sensations de courant électrique.
Un interrogatoire complet et un minutieux examen de la bouche sont nécessaires pour arriver à comprendre l’origine des symptômes.
En tout premier lieu, il est important de s’assurer qu’il n’y a rien de blessant en bouche, et qu’il ne s’agit pas d’une irritation traumatique due à une occlusion traumatisante.
Il faudra vérifier qu’il n’y a pas de carence en vitamine B 12, qu’il n’y a pas de mycose buccale, ni de maladies générales à symptômes buccaux. Il faut également s’assurer qu’il n’y a pas eu un changement de dentifrice, de bain de bouche, de rouge à lèvres ou une nouvelle prothèse dentaire, car on est peut-être en présence d’une allergie.
Il est important de faire un inventaire complet des obturations et reconstitutions prothétiques et surtout des différents matériaux utilisés, car il y a souvent des incompatibilités entre les métaux mis en bouche.
La salive étant un excellent électrolyte, la présence de deux métaux électrolytiques crée une véritable pile avec production d’un courant qui peut donner des décharges. On peut parfois mettre en évidence ce phénomène en créant un contact métallique entre les deux métaux suspectés, et le patient sent passer la décharge. C’est également la cause du goût métallique en bouche car il y a une corrosion des métaux avec production de sels. On voit parfois sur la gencive ou la muqueuse buccale, des trainées grises ou des taches noires, qui indiquent la migration intracellulaire de ces sels métalliques suivant les lignes de courant, ce sont des tatouages spontanés dus à la crorosion des métaux . Ce bi-métallisme est souvent la cause de sensations de brûlures. Il est accentué en cas de reflux gastrique car il y a une acidification de la salive.
Mais la sécheresse buccale ou hyposialie est aussi cause de ces sensations, et c’est souvent la nuit que le flux salivaire est le plus réduit. La frottement des muqueuses sèches crée alors des irritations. Nous publierons prochainement un chapitre entièrement consacré à la salive et les glandes salivaires. Le manque de salive peut être dû à l’age, ou à la prise de médicaments qui freinent l’activité des glandes salivaires (les somnifères et les anxiolytiques).
Ces sensations de brûlures nocturnes ou matinales sont parfois accompagnées de toux sèche que l’on peut confondre avec une bronchite chronique, mais qui en réalité sont dues à un reflux gastrique consécutif à une hernie hiatale (mauvaise fermeture du muscle qui obture l’estomac, le cardia). Une langue blanche et érosive sur sa partie postérieure confirme généralement le diagnostic, une mauvaise haleine complète souvent le tableau clinique. Il n’est d’ailleurs pas nécessaire d’avoir une hernie hiatale pour avoir un reflux gastrique et celui ci peut être extrêmement discret et passer totalement inaperçu. La présence d’un Helicobacter Pylori doit être systématiquement recherchée par test respiratoire(HELITEST®).
Comment traiter ces brûlures?
La réponse est toujours la même: en supprimant les causes.
– Supprimer toutes les sources d’irritation locale.
– Ne pas laisser en bouche des métaux incompatibles entres eux.
– Favoriser la salivation en prescrivant de la teinture de Jaborandi ou du S 25 ou de la Pilocarpine plus prescrite actuellement. On peut aussi utiliser des bombes de salive artificielle à pulvériser durant la nuit lorsque l’on est trop dérangé.
– Traiter le reflux gastrique (RGO) en surélevant la tête pour la nuit, en mangeant légèrement le soir, en diminuant le tabac et l’alcool, en évitant les anti-inflammatoires et l’aspirine. On peut prescrire les médicament antiacides anciens, comme le bicarbonate de soude ou l’hydroxyde d’aluminium, ou les plus modernes anti-sécréteurs (ranitidine=Azantac), ou les inhibiteurs de la pompe à protons IPP (oméprazole=Mopral, ou ésomeprazole=Inexium). Il existe aussi des médicaments qui augmentent la tonicité musculaire du cardia. Faire des bains de bouche au bicarbonate et sucer des pastilles anti-acide (Rennie). Le RGO donne aussi une tous bronchique (sèche) le matin au réveil, ainsi que de maux de gorge et une inflammation des amygdales.
Pendant longtemps, on a considéré les glossodynies (douleurs de la langue) et les stomatodynies comme psychosomatiques; c’est parfois le cas, mais il faut se garder de tomber trop vite dans la facilité de ce diagnostic, car nombre de cas peuvent être résolus en soulageant ces patients qui sont dans une grande détresse.
GRENOUILLETTES OU KYSTES SALIVAIRES OU KYSTES DERMOÏDES OU KYSTES MUCOÏDES.
On classe les grenouillettes dans les tumeurs bénignes. Elles sont en effet absolument bénignes, sortes de kystes des glandes salivaires accessoires dont l’écoulement se bouche, ce qui provoque la dilatation de la glande et de son canal sécrétoire. Cela donne une espèce de bulle remplie de salive. On les appelle aussi kystes mucoïdes ou kystes salivaires, et aussi mucocèles.
Elles apparaissent presque toujours dans la région sublinguale, parfois sur la muqueuse de la face interne de la lèvre inférieure.

Il est fréquent que les grenouillettes éclatent, mais les parois se recollent et la grenouillette se reforme.

Les grenouillettes du nouveau né sont dues essentiellement à la succion du sein ou du biberon (ou du pouce).

L’exérèse chirurgicale est délicate car la poche se perce tout de suite et une fois vidée de son liquide devient difficile à identifier et à disséquer, d’autant que la région sublinguale est très vascularisée (attention aux grosses veines qui saignent énormément).
Une technique dite de « marsupialisation » consiste à inciser la poche et à suturer les parois à la muqueuse environnante pour en empêcher la fermeture. Certains praticiens complètent avec des cautérisations au nitrate d’argent ou à l’acide trichloracétique.
En ce qui me concerne j’ai toujours préféré l’électrocoagulation au bistouri électrique pour éviter les saignements intempestifs et les récidives.
Peut-être maintenant le laser, ou la torche à plasma? Aux jeunes confrères de me le dire…Le laser devrait donner de bons résultats vu sa puissance destructrice.
Les grenouillettes sont particulièrement fréquentes chez les bébés en raison de la succion constante.

H
HECK (MALADIE DE) ou HYPERPLASIE EPITHELIALE FOCALE.
La maladie de Heck, ou Hyperplasie Épithéliale Focale (HEF), décrite en 1965, est une forme de papillomatose qui touche essentiellement les enfants et adolescents, qui peut aussi atteindre les muqueuses buccales.
Il s’agit d’une forme bénigne due aux souches 13 et 32, qu’on ne voit pratiquement que chez les enfants, adolescents et adultes jeunes ou à système immunitaire déficient, avec une petite prédominance chez les femmes. Sa présence chez un adulte doit automatiquement suggérer une déficience du système immunitaire’ et entraîner une recherche dans ce sens.

Elle se transmet très rarement à l’adulte, car le contact avec la souche immunise, et les adultes à système immunitaire normal sont donc protégés.


Pronostic.
Certaines régressions spontanées de la maladie de Heck ont été rapportées après plusieurs mois ou années.
Il ne semble pas qu’il y ait de risque de dégénérescence maligne.
Traitement.
Le traitement est essentiellement chirurgicale par exérèse, en fonction de l’étendue des lésions. Le Laser est à conseiller, mais on peut aussi utiliser la cryothérapie. Le risque de récidive est peu élevé.
HERPÈS BUCCAL.
L’Herpès buccal est une infection virale appelée aussi « bouton de fièvre » est très fréquente dans le monde , très tenace et récidivante. Elle se manifeste généralement sur les lèvres mais peut atteindre n’importe quelle région de la muqueuse buccale et même du visage, le plus délicat étant l’oeil. Le virus responsable, le SH1 est à différencier du SH2 qui lui donne l’herpès génital. Ils sont tous deux extrêmement contagieux, très souvent sexuellement transmissibles pour le premier et toujours pour le deuxième. La contagion pour l’un et l’autre est toujours directe inter-humaine. La contagion se fait avant l’apparition des vésicules. Il n’est pas rare que le SH2 donne aussi un herpès buccal, mais le SH1 ne donne jamais d’herpès génital. Par contre le SH2 buccal peut se transmettre au organes génitaux.
A la différence de l’aphte qui reste très peu de temps une vésicule et devient très vite une érosion, l’herpès est un groupe de vésicules qui n’éclatent qu’en fin de cycle pour devenir une plaque croûteuse. L’herpès buccal est généralement formé de plusieurs vésicules côte à côte en forme caractéristique de trèfle. Une brûlure vive est ressentie bien avant l’apparition de la première vésicule.

Les virus SH1 et SH2 ont la caractéristique de rester latents cachés dans les ganglions nerveux voisins (au cou pour la bouche, à l’aine pour la sphère génitale). Durant cette période il n’y a aucun symptôme: on dit que le porteur est sain. Mais à la moindre défaillance du l’individu, fatigue, stress, émotion, fièvre, exposition aux UV, règles, l’herpès sous sa forme vésiculaire réapparaîtra. On dit que l’herpès est une maladie récurrente, car il réapparaît à la moindre occasion. Il existe des porteurs sains qui ne développent jamais la maladie. Il semblerait que des chercheurs soient sur le point de trouver un moyen de « débusquer » tous les virus latents en même temps de façon à pouvoir tous les tuer avec un antiviral et se débarrasser ainsi définitivement de la maladie.


La contagion se fait surtout pendant les épisodes éruptifs. Il faut éviter les contacts pendant ces période et respecter des consignes d’hygiène strictes , lavages des mains etc…pour ne pas transmettre la maladies à d’autres personnes ou à d’autres parties de son propre corps ( faire attention aux yeux en particulier). Le virus SH2 génital peut se transmettre à la bouche, mais le virus SH1 buccal ne se transmet pas aux organes génitaux.
Comment traiter l’herpès?
Le seul traitement valable est l’acyclovir. Pour un herpès occasionnel, la crème suffira à raison de 5 applications par jour, dès l’apparition de la première brûlure jusqu’à disparition complète de la lésion qui dure entre 8 et 15 jours. Pour une herpès rebelle récidivant, il faudra répéter la procédure à chaque crise en y associant 5 comprimés d’Acylovir par jour. C’est la seule tactique valable pour s’en débarrasser: ne pas laisser au virus la possibilité de s’exprimer, répéter inlassablement la procédure jusqu’à ce qu’il disparaisse.
D’autres antiviraux sont apparus sur le marché, le Valaciclovir et le Famciclovir, qui n’existent pas en crème.
On peut traiter localement par : Amyléine + bleu de trypan .
Un dernier petit conseil pour les habitués récidivistes : en prévision d’un jour important ou vous n’aimeriez particulièrement pas que ça vous arrive, prenez préventivement 5 comprimés par jour d’acyclovir 2 ou 3 jours avant la date prévue.
Nouvelles thérapeutique de l’herpès: Amyléine+bleu de trypan apparues récemment sur le marché, je n’en ai pas l’expérience.
HERPÈS ZOOSTER. Voir zona.
HPV ou Human Papilloma Virus.
Le grand souci actuel de mes lecteurs est le HPV ( human Papilloma Virus) dont on fait un véritable épouvantail, et qui empoisonne la sexualité de toute une population.
Je pense qu’une sexualité libre de contraintes et d’angoisse est d’une importance capitale pour la santé physique et psychologique de l’être humain, homme ou femme.
J’ai écrit, il y a déjà quelques années, un article assez complet je crois, sur le HPV buccal et qui m’a fait passer sur internet pour le super spécialiste en la matière, ce qui n’est pas vrai, ma spécialité est la chirurgie et non la dermatologie buccale. Mais j’ai eu et j’ai encore tellement de questions sur ce sujet que j’ai été obligé de compléter mes connaissances, et avec toutes les photos que j’ai reçu, j’ai affiné mes capacités à le reconnaître.
Je vais donc reprendre l’ancien article pour l’enrichir des connaissances que j’ai acquises avec ce blog, grâce à mes lecteurs (vive internet!).
Mon premier article a été consacré au HPV buccal, mais le mode de contamination quasi exclusivement sexuel, fait qu’il est considéré comme une IST(Infection Sexuellement Transmissible).
Compte tenu des questions et des photos que je reçois, et qui reflètent l’angoisse de tous ceux qui sont en activité sexuelle, et ils sont forcément très nombreux, je vais élargir ma recherche, pour essayer de rassurer un peu mes lecteurs, dont certains gâchent leur vie sexuelle avec la phobie du HPV.
Je cite le Pr. Renaud Garrel:
» La récente notoriété des papillomavirus ne doit pas faire oublier que pour prévenir les cancers de la gorge en général, l’arrêt du tabac et des excès d’alcool sont les mesures les plus payantes ».
Les papillomavirus sont un groupe de petits virus très répandus dans la nature. Ils infectent de nombreux mammifères et ont un tropisme particulier pour les kératinocytes des épithéliums malpighiens qu’ils soient kératinisés ou non. (wikipédia).
Les verrues de la peau, en particulier celles des mains (HPV 7), sont dues aux papillomavirus.
Il faudrait donc dire « les papillomes buccaux » car le virus qui en est la cause, le papillomavirus (HPV), présente 80 formes répertoriées et numérotées et l’on pense à l’heure actuelle qu’il y a entre 150 à 200 souches différentes. L’aspect clinique reste pratiquement le même, l’examen clinique ne permet pas de différencier les multiples formes. Il faut donc demander systématiquement un examen d’anatomopathologie car si la grande majorité est bénigne, certaines formes ont un potentiel dégénératif non négligeable, surtout chez les fumeurs.
Les hommes seraient plus exposé aux formes sévères de HPV que les femmes, on ne sait pas pourquoi, peut être une différence immunitaire. La quasi totalité des cancers du col de l’utérus sont dûs aux HPV chez les femmes. Les hommes sont plus exposé aux cncers du pahrynx.
On appelle la lésion du HPV, tantôt « papillome », tantôt « condylome », et tantôt « verrue ».
Dans certaines publications on dit condylome pour la lésion visible macroscopiquement, et on dit papillome pour le tissu histologique. L’appellation « verrue » est généralement réservée à la peau ou à l’ourlet cutanéo-muqueux. Mais pour dire la vérité je n’ai réussi à trouver aucune définition qui puisse différencier ces trois mots: considérons donc, jusqu’à plus ample information, que ce sont des synonymes.






On pense qu’un grand nombre de cancers des amygdales, du pharynx, de la gorge, du larynx et de l’oesophage sont dus au HPV ou papillome buccal.
Le virus HPV (Human Papilloma Virus) se fixe essentiellement sur la zone anale et génitale, on l’appelle alors aussi « condylome », et c’est lui qui est responsable de 100% des cancers du col de l’utérus, et dans de bien plus faibles proportions des cancers du vagin, de l’anus, du pénis et du scrotum.
Condylome du col de l’utérus:




Les génotypes HPV 16 et HPV 18 sont les plus virulents en matière de cancer.
La contagion se fait par contact direct de muqueuse à muqueuse (contacts bucco-génitaux) ou même de peau à peau où il donne des verrues. Il semblerait que les hommes soient plus atteints que les femmes.
Les enfants sont aussi contaminés sous forme de verrues, ce sont généralement des souches peu virulentes

Comment diagnostiquer le HPV?
Les lésions cutanées et surtout muqueuses du HPV sont assez caractéristiques et faciles à identifier, car granuleuses et avec un reflet blanchâtre, c’est la raison pour laquelle j’ai multiplié les images. Le plus souvent en forme de chou-fleur, ou de fraise, le papillome peut être lisse. Sur la peau il prend la forme de verrue, parfois à tête plate.
Après de longues années l’aspect peut être volumineux:
Le diagnostic visuel est donc plus ou moins facile. On peut le faire par dermatoscopie (loupe à fort grossissement). L’acide acétique (vinaigre blanc) a été abandonné car douloureux et peu fiable. Le meilleur diagnostic se fait à posteriori après biopsie-exérèse et examen anatomo-pathologique, qui aura l’avantage de spécifier la souche et donc sa dangerosité.

Il existe un test sérologique pour savoir si vous avez été en contact avec le HPV. La prise de sang pour le HPV est utilisé pour diagnostiquer la présence du virus dans les cellules de l’organisme, mais n’est pas en mesure de prédire si l’individu va développer des symptômes. Normalement, avant le test sanguin de dépistage du VPH le médecin peut recommander l’abstinence sexuelle pendant 3 jours.
Pour les femmes le Test du frottis vaginal Papanicolaou, ne peut pas détecter les HPV, mais sert à détecter des modifications anormales des cellules du col de l’utérus, ce qui permet ainsi de prévenir le développement du cancer du col de l’utérus.
Un nouveau test par prélèvement salivaire est plus facile et plus fiable.
Il peut être fait au niveau vaginal et replacera probablement le Papanicolaou car la détection est plus précoce
HISTOLOGIE.
Anatomo-patologie :
Sur le plan histologique, on retrouve de nombreuses caractéristiques, et on cite :
• Papillomatose : allongement et hypersinuosité de la couche basale de l’épithélium entraînant un allongement des crêtes épithéliales et des papilles conjonctives ;
• Acanthose marquée : épaississement de l’épithélium causé par une prolifération de la couche épineuse ;
• Quantité variable de parakératine ;
• Présence dans la couche épineuse de cellules ballonisées, vacuolisées
présentant un noyau pycnotique et un halos périnucléaire non uniforme (= aspect histologique de koïlocytes).

aspect évocateur d’une infection à HPV avec présence de koïlocytes (clarification périnucléaire du cytoplasme.
Le génome: le génome est la signature ADN de chaque souche de HPV. Il est très important de la rechercher pour savoir de quelle souche il s’agit et d’être fixé sur sa virulence et sa capacité à dégénérer en cancer.
Le site « professeur-joyeux.com nous dit:
- Les virus à tropisme muqueux et génitaux à fort potentiel cancérigène, surtout : HPV-16, 18, 31, 33, 35, 45, 51, 52, 58… Les HPV-16 et 18 sont les plus virulents, responsables d’irritation chronique évoluant vers le cancer dans les zones où ils peuvent se sanctuariser pour se développer : col utérin, pénis, zone ORL chez l’homme comme chez la femme.
- Les virus à tropisme muqueux et génitaux à faible potentiel cancérigène, surtout HPV-6 et 11 responsables de papillomes et condylomes anaux génitaux que l’on peut observer chez l’homme comme chez la femme sur les voies génitales externes et la zone anale. Les “condylomes” correspondent aux “verrues génitales” dites “végétations vénériennes” ou “crêtes de coq” .
- Les virus à tropisme cutané non-cancérigènes, surtout HPV-1, 2, 3, 4, 5, 7, 8, 10, 27, 57, 60… responsables de verrues dites vulgaires, favorisées par le grattage et par contact indirect avec des objets et/ou des surfaces contaminés dans des locaux à l’hygiène douteuse : les douches publiques, les hammams, les sièges de toilettes mal nettoyés, surtout les piscines publiques, favorisent la propagation des verrues plantaires si fréquentes chez les enfants.
Je rajouterai pour arrêter cette angoisse collective que déclenche le virus HPV, que quelle que soit la souche dont on est contaminé, l’exérèse du condylome annule le risque. Le danger est de ne pas retirer le condylome, ou de ne pas le voir. Il faut donc mettre toute son attention à tout détecter pour ne pas passer à côté.
Évidement, la vigilance et la surveillance est de règle en cas de souche virulente. Mais avoir un HPV 16 ou 18 ne veut pas dire qu’on a ou qu’on aura un cancer. D’autant que la maladie guérit spontanément au bout de 2 ou 3 ans, et qu’on est ensuite immunisé contre cette souche particulière.
Contamination et durée d’incubation.
Le virus est absent du sperme, de la salive ou du sang, qui ne sont donc pas contaminant.
La contamination indirecte peut se faire par la fréquentation de lieux publics comme les piscines, les gymnases, les clubs de sport, et les saunas qui sont un des modes de transmission classiquement cités pour les verrues des souches peu virulentes.
La durée d’incubation des HPV est mal connue et semble varier , entre 3 semaines et plusieurs mois, en fonction du statut immunitaire de l’hôte et de la souche à laquelle on a été exposé.
Traitements.
Personnellement, je ne connais aucune traitement du HPV, mais je sais que des nouveaux produits antiviraux sont à l’étude et certains même déjà commercialisés.
Le traitement du HPV s’ajuste en fonction du type de lésion et de sa localisation. Chez beaucoup d’hommes et de femmes, le HPV disparaît de lui-même sans occasionner de problèmes médicaux, et donc sans qu’un traitement ne soit nécessaire, surtout pour les souches les moins virulentes.
Les papillomavirus à bas risque entraînent toujours des lésions bénignes, de type verrues génitales (condylomes acuminés ou « crêtes de coq »), visibles à l’œil, sans autre symptôme associé.
Les souches des papillomavirus à risque, ont un risque à long terme (après 20 à 30 ans d’exposition) de développer un cancer en l’absence de suivi. Les femmes sont inégales face à ce virus à risque : 70 à 80 % d’entre elles l’éliminent par leur propre immunité. Ce qui n’est pas le cas des 20 % restantes : le virus persiste alors dans l’organisme.
Il en ressort que le traitement est la suppression de tous les papillomes: bistouri, électrocoagulation, laser, azote liquide…etc…
Bien sûr, en tant que chirurgien, je vous dirai que je suis pour les exérèses qui ne détruisent pas la pièce opératoire et permettent de l’envoyer systématiquement au laboratoire pour analyse anatomo-pathologique. Et c’est plus proprement fait…et la cicatrisation est bien meilleure et sans cicatrice (si vous avez un bon chirurgien).
Prévention.
La protection lors des rapports sexuels est une possibilité, mais il est difficile de protéger la bouche.
L’avenir est dans la vaccination contre les papillomavirus. Elle existe déjà chez les jeunes filles avant leur premier rapport sexuel afin de prévenir les cancers du col de l’utérus. Cette même vaccination commence à être étendue aux jeunes garçons dans certains pays, puisqu’ils sont eux aussi exposés aux condylomes et aux cancers de la gorge…
Conclusion.
Je crois avoir tout dit en ce qui concerne le HPV, si j’ai oublié quelque chose, dites le moi.
J’ai écrit cet article essentiellement pour dédramatiser le HPV, car je pense que l’acte amoureux et une des plus belles choses qui soit sur terre…et qu’il ne faut pas se laisser gâcher la vie par des angoisses inutiles.
Je le répète une fois de plus, que les hypocondriaques cancérophobes convertissent leur angoisse en préventomania et qu’ils se fassent faire des contrôles… mais ils trouveront toujours quelque chose d’autre pour fixer leur angoisse existentielle!…
Il se trouve que le HPV, n’est pas systématiquement cancérogène, qu’il guérit spontanément, et qu’il est souvent, malheureusement pas toujours, visible.
Avec un certain nombre de précautions…on doit pouvoir se libérer de cette angoisse!!!…
Je tiens à préciser, que la dégénérescence en cancer ne se fait que des années après la contamination au HPV. Le HPV ne donne pas de douleurs à la gorge ni de ganglions. Lorsqu’on est contaminé au HPV la chose la plus importante est la recherche et l’exérèse des condylomes.
Voir aussi: Maladie de Heck.
I
J
K
KYSTES DERMOÏDES, MUCOÏDES, OU SALIVAIRES.
Voir grenouillettes.
L
LEUCOKÉRATOSE OU LEUCOPLASIE.
Le nom de leucoplasie vient du mot grec » leuko » (signifiant » blanc ») et » plakia » (signifiant » plaque « ) ou leucokératose.
La leucokératose est une plaque blanche qui apparaît le plus souvent chez les grands fumeurs. Elle n’a pas vraiment de spécificité histologique, on la définit cliniquement par défaut en diagnostic différentiel des autres lésion blanches. La couleur blanche provient d’un épaississement de la couche kératinisée, ou d’un épaississement de la couche épineuse (couche de Malpighi) qui masque alors la vascularisation du tissu conjonctif Elle peut être considérée comme une lésion précancéreuse, mais son potentiel dégénératif est très faible lorsque la lésion est homogène (5 à 6 %). Il devient plus élevé avec les formes érosives ou verruqueuses (20 à 30 %). Elle apparaît sur la face interne des joues, aux commissures des lèvres, sur la gencive ou sur la langue.




La localisation au plancher de la bouche est celle à prendre le plus au sérieux, car le risque de cancérisation se situe aux alentours de 80 %. Le type de cancer induit par la leucokératose est un carcinome basophile, pour lequel, s’il est pris très précocement, une simple exérèse chirurgicale peut suffire, mais pas toujours:

A ce titre il convient d’adopter une attitude vigilante: surveiller régulièrement et faire une exérèse chirurgicale suivie de biopsie, sitôt que la plaque devient érythémateuse. Chez les patients inquiets, on peut faire l’ablation chirurgicale d'emblée. Le traitement par cryothérapie (congélation) donne de très bons résultats, ne nécessite pas d’anesthésie, mais ne doit être entrepris que s’il y a une certitude confirmée par un examen anatomo-pathologique de non malignité.
Les causes sont multiples : -tabac -alcool -irritations locales par prothèse, caries, dents fracturées, tartre -mauvaise hygiène. Évidemment, le traitement commencera par la suppression de toutes les causes.
La leucokératose n’est pas contagieuse. Toutefois, des études récente incriminent la présence fréquente de HPV dans les formes dégénérative carcinomateuse, ce qui remettrait en cause une contagion possible!
LICHEN PLAN BUCCAL (LPB).
Le lichen plan est une dermatose inflammatoire bénigne, sous forme de lésion blanche de la muqueuse buccale et qui prend un aspect réticulaire avec des cloisonnements. Il peut aussi se voir sous forme d’un enchevêtrement de taches rouges et de papules blanches dans sa forme « érosive ».


Il peut atteindre n’importe quelle partie de la muqueuse buccale, et dans certaines formes sévères, heureusement rares, couvrir toute la bouche. Il peut également toucher la peau de n’importe quelle partie du corps.

Son origine n’a pas encore été élucidée. Son potentiel dégénératif est faible ( 6 %). Plus élevé dans sa forme érosive.
Il atteint de façon prépondérante les femmes d’âge moyen (quatrième et cinquième décennies).
L’anatomie pathologique indiquerait une origine auto-immune du LP, mais le processus inflammatoire n’est pas évident. Il existe une réaction cytotoxique lymphocytaire T dirigée contre les kératinocytes épithéliaux.Le lichen plan buccal peut être très gênant, et surtout récidivant.
J’aime bien « le courrier du dentiste ». Voila ce qu »il dit du lichen plan: »Le lichen plan (LP) est une maladie inflammatoire d’évolution chronique et récidivante, généralement bénigne, atteignant la peau, les phanères et les muqueuses malpighiennes. L’origine exacte du LP est mal connue.
Le diagnostic positif se base sur les éléments cliniques et surtout anatomo-pathologiques.
La forme érosive doit être particulièrement surveillée:

Histologiquement, on trouve un infiltrat lymphocytaire en bande du derme superficiel associé à une nécrose kératinocytaire des couches basales … »
ÉTIOLOGIE
Les causes sont multiples: tabac, alcool, épices, l’occlusion, les épines irritatives, le tartre, une hygiène insuffisante, les caries, et surtout les métaux incompatibles et les amalgames .
Une lectrice m’envoie ces photos, voila un cas typique:



Il existe une forme atrophique(lecourrierdudentiste):
et une forme bulleuse:

TRAITEMENT
Parfois la suppression des causes suffit à faire régresser la lésion.
En cas de persistance, le traitement qui donne les meilleurs résultats est à base de corticoïdes locaux, en gel ou en suspension, et généraux si nécessaire. Une forme en suspension peut être utilisée localement en bain de bouche, puis avalée avec action par voie générale (SOLUPRED pendant une dizaine de jours).
« La prednisolone peut être prescrite en comprimés orodispersibles de 20 à 40 mg dans un 1/2 verre d’eau en bains de bouche deux à trois fois par jour.
Devant des lésions réfractaires à la corticothérapie locale ou bien une persistance de la symptomatologie, l’injection sous-lésionnelle de corticoïde à libération prolongée tel que l’acétonide de triamcinolone (Kénacort retard® : 40mg), 1 à 2ml toutes les deux semaines, donne de bons résultats.
La prednisone (Cortancyl®) est prescrite par voie systémique, en l’absence de contre-indication, à la dose de 1 mg/kg par jour pendant une durée de dix à 15 jours, puis rapidement dégressive sur un à deux mois, avec un éventuel relais par une corticothérapie locale afin d’éviter les récidives à l’arrêt » (le courrier du dentiste.
Malheureusement la tendance est à la récidive.
En cas de récidive sur une lésion bien localisée on peut avoir recours à l’ablation chirurgicale qui donne des résultats plus durables.
Pour la forme érosive l’exérèse-biopsie doit être systématique en raison de son potentiel dégénératif plus élevé.
Pour les formes plus invasives et récidivantes, il faut envisager une corticothérapie à plus long cours.
Le lichen plan n’est pas contagieux
LIPOME BUCCAL.
Le lipome buccal est une tumeur bénigne de la muqueuse buccale, souvent située sur la face interne des joues et au fond du vestibule, de forme ovalaire, constituée de cellules graisseuses.
Il peut être pédiculé ou pas et sa taille dépasse rarement 3 cm.
Il semblerait que les personnes obèses soient plus touchées que les autres, mais l’amaigrissement ne fait pas diminuer ni disparaître la lésion.

La teinte est généralement rose pâle, avec parfois des reflets jaunâtres.
On peut les confondre avec des diapneusies. L’anatomie pathologique fait la différence.
L’examen histologique montre des cellules graisseuses normales très peu différentes des tissus normaux. Certaines variétés fibreuses ou cartilagineuses sont observées rarement.
Ces lésions n’ont pas de potentiel dégénératif et le pronostic est bon.
Le traitement est l’exérèse chirurgicale et la récidive est rare.

L’exérèse chirurgicale doit toujours être suivie d’un envoi en laboratoire d’anatomie pathologique aux fins d’analyse.
LYMPHANGIOME. Voir angiome.
M
MALFORMATIONS ARTERIO VEINEUSES.
Le diagnostic de malformation artérioveineuse (MAV) est indispensable afin d’éviter tout risque pour le patient en cas de geste inapproprié.
Les MAV correspondent à des anomalies le plus souvent congénitales, résultant d’une erreur lors du développement vasculaire. Rarement acquises, elles sont caractérisées par une communication anormale entre artères et veines. Rencontrées dans tout l’organisme et plus particulièrement au niveau de la tête et du cou, elles affectent les maxillaires dans environ 5 % des cas. Les MAV mandibulaires ont une proportion de 1,5 % sur 100 000 et sont classées en tant que maladies rares.
Pathologie.
Elles se présentent classiquement sous la forme d’une tuméfaction mal limitée, de couleur rouge, pulsatile, chaude, pulsatile (important pour le diagnostic). L’aspect clinique et radiologique peut évoquer un kyste osseux solitaire, un granulome central, un fibrome améloblastique, un kyste anévrismal ou un hémangiome.

Diagnostic.
Il y a une certaine similitude avec un angiome osseux profond.
Le diagnostic différentiel se fait avec échographie-doppler, angioscanner, IRM et TDM. Une artériographie permet d’établir une topographie exacte de la lésion.
Traitement.
Chez l’enfant, lorsqu’aucun symptôme douloureux n’est déclaré, l’abstention est préférable avec un suivi régulier, car le MAV peut disparaître avec l’adolescence.
On peut tenter une injection coagulante ou sclérosante par voie intravasculaire afin d’obtenir une occlusion permanente du nid, des artères nourricières et des veines de drainage. Une résection peut ensuite être réalisée chirurgicalement.
Il faut surtout éviter un acte chirurgical intempestif, extraction d’une dent de lait à proximité, exérèse ou percement de la collection liquide, qui peut déclencher une hémorragie incontrôlable en cabinet dentaire, et possiblement fatale.
Voir aussi Angiomes.
MANIFESTATIONS BUCCALES DES MALADIES SPÉCIFIQUES.
De nombreuse maladies donnent des manifestations buccales particulières qui peuvent aider au diagnostique et qu’il faut répertorier en dermatologie buccale.
Le chancre syphilitique, grand classique de mes années d’études, a disparu des cabinets privés, et ne se voit plus guère que dans les centres hospitaliers. C’est le signe de la primo-infection syphilitique

Le traitement par antibiotiques à ce stade stoppe la maladie, raison pour laquelle on ne voit pratiquement plus de manifestations secondaires, tertiaires ou quaternaires.

Le chancre tuberculeux est devenu tellement rare que j’ai eu du mal à en trouver une photo sur internet.

Le sarcome de Kaposi, par contre apparait plus souvent chez les immunodéprimés (SIDA)


Il est dû au virus EBV (virus Epstein-Barr) apparenté au HPV (papilloma virus) et au SHV (herpès).
Les maladies de l’enfance, donnent aussi des manifestations buccales caractéristiques: le diagnostic de la rougeole est signé par une tache rouge (énanthème) sur la face interne de la joue, face à la première molaire supérieure entourant l’orifice de sortie du canal de Sténon* et qui peut descendre jusqu’au vestibule inférieur, accompagnée d’une éruption de la muqueuse buccale, appelée « signe de Köplik » du nom du médecin qui en fit le premier la description. Ce signe est pathognomonique de la rougeole.


La rougeole peut aussi être accompagnée de trismus.
La rubéole, quand à elle, n’a pas de manifestations buccales constantes et pathognomoniques.
La scarlatine donne une langue d’abord blanche, puis qui devient progressivement « framboisée » que nous avons déjà vu précédemment


Les oreillons, donnent une parotidite uni ou bilatérale qui fait enfler la région sous-angulo-maxillaire

Les angines donnent des taches rouges ou blanches sur le pharynx et le voile du palais. Les angines blanches (autres que diphtériques) sont souvent dues à un streptocoque béta-hémolytique (B) à prendre très au sérieux en raison du risque de fixation sur les valvules cardiaques après endocardite d’Osler (souffle au coeur).


La salive et le fluide gingival sont des vecteurs importants d’élimination de médicaments ou de produits toxiques inhalés ou ingérés. Aussi, nous avons toute une pathologie gingivale qui s’ensuit.
L‘hyperplasie gingivale due au Di-Phényl-Hydantoïnate de sodium (DPH), qui est un anti-épileptique très utilisé.

La variole du singe.
La variole du singe est une zoonose, une maladie infectieuse ayant une origine animale. Elle est causée par le « virus de la variole du singe », ou « Monkeypox Virus » appartenant aux « orthopoxvirus ». On en connait deux clades (groupes descendant d’ancêtres communs): l’un dit « de l’Afrique de l’Ouest » et l’autre de « l’Afrique central».
Sa transmission de l’animal vers l’humain se fait par contact direct avec des fluides biologiques provenant d’animaux morts ou vivants, porteurs de la pathologie. La transmission interhumaine est limitée, mais peut se faire par voie respiratoire, par contact direct ou indirect avec des liquides biologiques (vêtement, linge de maison…). Le virus est aussi capable d’entrer par des lésions sur la peau, par les voies respiratoires ou les muqueuses. La transmission par voie aérienne nécessite un contact face-à-face prolongé. Cette virose peut être considérée comme une maladie sexuellement transmissible (MST).


Les gingivites dues à de nombreux métaux lourds comme le mercure, l’argent, le bismuth ou le plomb donnent des liserés gris de la marge gingivale. Lors des anciens traitements de la syphilis aux sels de mercure (CALOMEL) on arrêtait le traitement dès l »apparition de la « stomatite d’alarme de Fournier » qui était une coloration grise de la marge gingivale. Un des premiers signes de l’intoxication au plomb, le « saturnisme », est aussi un liseré gris des gencives et une haleine très forte. Si des confrères disposent d’iconographie buccale et dentaire, ou s’ils désirent publier des articles sur mon blog, je serais très heureux de les y accueillir.
Maladie de Lime: inoculée par les morsures de tiques, la maladie de Lime donne des manifestations cutanées sous forme de taches disséminées un peu partout sur le corps, et des gonflements de la muqueuse et des gencives disséminés. En cas de doute après un séjour à la campagne, il vaut mieux faire des tests sérologiques.
Le lupus érythémateux cutané aigu peut donner des érosions buccales parfois très douloureuses et gênantes à la mastication.
Les troubles de la formule sanguine, leucémies, anémies, maladie de Hodgkin donnent des gingivites souvent ulcéro nécrotiques et des aphtoses géantes.
MÉLANOME BUCCAL.
Ce sont des tumeurs précancéreusse qui dégérnèrent en carcinomes spino-céllulaires
Ce sont des tumeurs malignes pigmentaires de la muqueuse qui sont heureusement rares, et un diagnostic très précoce, qui est de la responsabilité du chirurgien dentiste, peut sauver le patient. Il peut apparaître sur n’importe quelle muqueuse. Il évolue vers des tumeurs « spino-cellulaires » c’est à dire issues de la couche épineuse d’un épiderme. Les cancers spinocellulaires sont beaucoup plus agréssifs que les basocellulaires. Un diagnostic TRÈS précoce est la clef de guérison des patients.

Remarquez que les taches sont en relief, ce qui n’est pas le cas des tatouages électrogalvaniques dûs aux métaux et qui ont un aspect sans relief.

De même que les taches d’origine ethniques:

Le mélanome est assymétrique et de forme irrégulière, ses bords sont mal délimités et sa coloration non homogène.
Lorsque le mélanome est plus évolué, son aspect est plus caractéristique.

Les mélanomes sont des tumeurs précancéreuses qui dégénèrent en cancers spinocéllulaires, dont il faut faire l’exérèse très rapidement.
MÉLANOME BUCCAL.
Ce sont des tumeurs précancéreusse qui dégérnèrent en carcinomes spino-céllulaires
Ce sont des tumeurs malignes pigmentaires de la muqueuse qui sont heureusement rares, et un diagnostic très précoce, qui est de la responsabilité du chirurgien dentiste, peut sauver le patient. Il peut apparaître sur n’importe quelle muqueuse. Il évolue vers des tumeurs « spino-cellulaires » c’est à dire issues de la couche épineuse d’un épiderme. Les cancers spinocellulaires sont beaucoup plus agréssifs que les basocellulaires. Un diagnostic TRÈS précoce est la clef de guérison des patients.

Remarquez que les taches sont en relief, ce qui n’est pas le cas des tatouages électrogalvaniques dûs aux métaux et qui ont un aspect sans relief.

De même que les taches d’origine ethniques:

Le mélanome est assymétrique et de forme irrégulière, ses bords sont mal délimités et sa coloration non homogène.
Lorsque le mélanome est plus évolué, son aspect est plus caractéristique.

Les mélanomes sont des tumeurs précancéreuses qui dégénèrent en cancers spinocéllulaires, dont il faut faire l’exérèse très rapidement.
MORSURES.
Les morsures de la langue et des joues sont très fréquentes. Elles sont généralement superficielles et sans gravité, mais elles peuvent être plus graves lors d’un accident de la route par exemple, ou au cours des crises d’épilepsie.
Je voudrais parler aujourd’hui des petites morsures au quotidien lors de la mastication. Commençons par rappeler le danger que représentent les piercings des joues, des lèvres et de la langue. Le nombre d’accidents auxquels les chirurgiens dentistes sont confrontés sont là pour en témoigner.
Une morsure exceptionnelle pendant la mastication est sans gravité, mais peut être très douloureuse et handicapante.

La plupart du temps, les morsures sont dues à des désordres dentaires, dents manquantes non remplacées, et dents en égression ou dents en malposition.

Les morsures répétitives sont à prendre plus au sérieux car, conjuguées avec le tabagisme et l’abus d’alcool, elles pourraient avoir un certain potentiel dégénératif.
Elles sont aussi souvent dues à des tics ou des parafonctions ( Voir: ICI!).

Les dents de sagesse qui poussent trop en dehors sont souvent des causes de blessures de la face interne des joues.
Les dents en malpositions peuvent être à l’origine de tics

L’abrasion des dents due au bruxisme engendre souvent des angles vifs extrêmement tranchants qui peuvent blesser la langue et les joues.
Comme toujours, tout traitement doit commencer par la suppression de la cause: coronoplastie d’une dent en malposition ou égressée, remplacement des dents manquantes, émoussage des rebords tranchants.
Le traitement local se fera avec des bains de bouche et solutions antiseptiques et cicatrisantes ( PANSORAL®, ELUGEL®, PYRALVEX®, BOROSTYROL® …etc…)
Actuellement, je pense que le BLOXAPHTE® en spray ou le gel HYALUGEL donnent les meilleurs résultats.
En cas de trop grande gêne et douleurs vives, on peut prescrire un gel ou spray anesthésiant ( XYLOCAÏNE®).
MYCOSES ET CANDIDOSES BUCCALES.
50 % des mycoses que l’on traite ne sont pas des mycoses mais des reflux gastriques et il s’agit d’erreurs de diagnostic.
Les mycoses de la muqueuse buccale sont des lésions très variées qui peuvent être blanches, noires, marron ou même parfois orange ou verdâtres!. Il n’y a jamais de certitude du diagnostic à l’examen clinique car il n’ y a aucun signe pathognomonique: seul le prélèvement et analyse en laboratoire peut donner une certitude.
La quasi totalité des mycoses buccales est due à un champignon: le Candida Albicans.
-Sur la face interne des joues, il provoque des lésions blanches en forme de traînées appelées: MUGUET.

-A la commissure des lèvres, des petites plaques blanches appelées PERLECHE (il est à noter que la perlèche est dans de rares cas due à un streptocoque). La perlèche est plus fréquente chez les personnes âgées ayant une édentation non ou mal compensée avec une forte diminution de la « dimension verticale », appelée aussi hauteur d’occlusion.
D’une manière générale, les porteurs de prothèses en résine sont plus sujets aux mycoses et doivent respecter une hygiène et une désinfection rigoureuse de leur appareillage. Il est même parfois nécessaire de procéder au rebasage ou au remplacement de la prothèse lorsque la résine devient trop poreuse.

-Sur la langue, la mycose se manifeste plus souvent par des pilosités noirâtres.

La mycose de la langue peut aussi être blanche, on peut la confondre avec le lichen plan


Voici un aspect rare de mycose; ici elle accompagne une variole du singe:

La langue blanche » ne signifie pas obligatoirement « mycose « contrairement à ce que le grand public, et malheureusement souvent les médecins, croient. La langue blanche est bien plus souvent due à des problèmes de reflux gastrique. En cas de doute il faut faire un prélèvement et une analyse en laboratoire. Le prélèvement pour examen en laboratoire est le seul examen sûr qui évite des erreurs. Actuellement un grand nombre de « mycose » sont rebelles au traitement anti-mycosique pour la simple raison que ce ne sont pas des mycose mais des reflux gastriques.

Les mycoses sont favorisées par le manque de salive(xérostomie), et une hygiène buccale insuffisante. Elles se développent souvent au cours de traitements par antibiotiques car la destruction de certaines bactéries favorise la prolifération des champignons.
Elles sont contagieuses et peuvent se transmettre des muqueuses génitales à la muqueuse buccale et vice versa.
On assiste actuellement actuellement à une très grosse vague de mycoses buccales, et cet article est le plus lu du blog. Je pense que cela est dû en partie à la libération des pratiques sexuelles, et je suis pour une sexualité épanouie. Je conseillerais donc des bains de bouche au bicarbonate de sodium après les relations bucco-génitales en cas de doute.
Diagnostic différentiel des mycoses de la langue.
Une des raisons pour lesquelles cet article est le plus lu du blog est que bon nombre de reflux gastriques (RGO) sont pris pour des mycoses, et évidement le traitement antimycosique ne donne aucun résultat.

TRAITEMENT DES MYCOSES BUCCALES
L’utilisation d’antifongiques locaux doit être privilégiée en premier (DAKTARIN®, FUNGIZONE®) et ne recourir aux antifongiques généraux en comprimés, comme la terbinafine (LAMISIL®), qu’en cas d’échec, car ces derniers présentent une toxicité certaine sur le foie. En cas de traitement par voie générale il faudra faire des contrôles réguliers de la fonction hépatique. La griseofulvine (GRISEFULINE®) est nettement moins toxique mais aussi moins efficace. Le Fluconazole (TRIFLUCAN®) est un antifongique systémique très prescrit actuellement.
Chez les porteurs de prothèses mobiles, il est conseillé, pendant la durée du traitement, de mettre du DAKTARIN® gel buccal dans la prothèse avant de l’insérer en place.
L’acidification favorise l’apparition de mycoses, pendant le traitement, les bains de bouche au bicarbonate de sodium sont donc conseillés.
Pour les personnes sujettes aux mycoses récidivantes, il faudra faire un traitement antimycosique local systématique à chaque traitement antibiotique.
Le praticien odontologiste doit, par l’interrogatoire du patient lors de la première séance, connaître tous ses antécédents, et mettre à jour au fur et à mesure son dossier. En particulier, pour les femmes sujettes aux candidoses vaginales qui sont très fréquentes, prescrire des ovules antifongiques (GYNO DAKTARIN® 400 mg) à chaque prescription d’antibiotiques et ce pendant toute la durée de l’antibiothérapie, ou prise unique d’ovule de FLAGYL (métronidazole).
Les mycoses sont des infections fongiques qui n’ont pas de potentiel dégénératif.
N
NEVROME ET SCHWANOME. Tumeurs nerveuses.
Le neurofibrome est également une tumeur bénigne des cellules de Schwann. Le neurofibrome isolé est fixé aux structures qui l’entourent et peut être ferme ou compressible à la palpation. Le traitement est une biopsie par excision et un diagnostic microscopique. Il n’y a généralement pas de récidive.


Neurofibrome bilatéral. Le névrome traumatique, ou névrome d’amputation, se manifeste par une prolifération réactionnelle de faisceaux de fibres nerveuses à la suite du sectionnement d’un nerf. Il apparaît le plus souvent dans des zones contenant des nerfs périphériques relativement importants, comme le foramen mentonnier, la langue et la lèvre inférieure. Le névrome est souvent, mais pas toujours, douloureux à la palpation. Le traitement passe par une biopsie par excision et un diagnostic microscopique. Les lésions ne récidivent généralement pas.
Le schwannome est une tumeur bénigne des cellules de Schwann. Il est ferme, encapsulé et souvent mobile. Le traitement passe par une biopsie par excision et un diagnostic microscopique. La récidive est rare.

Les tumeurs nerveuses décrites, n’ont pas de potentiel dégénératif.
O
OEDÈME DE QUINCKE. Voir chélites.
P
PELADES D’ORIGINE DENTAIRE.
J’ai vu un certain nombre de pelades d’origine dentaire. Toutes étaient dues à un accident d’évolution de dent de sagesse, généralement inférieures. La pelade est généralement ovalaire, temporale ou occipitale latérale, plus ou moins de la taille d’un œuf, du côté de la dent de sagesse bloquée.

Devant toute plaque d’alopécie inexpliquée, il faut rechercher une dent de sagesse en difficulté d’évolution; mais théoriquement, toute infection dentaire peut en être la cause; il faut faire une radiographie panoramique pour établir un diagnostic:

Une lectrice se plaint de pelades répétitives depuis 10 ans
et sa radio ci dessous montre 2 dents de sagesse incluses
Tout porte à croire qu’il y a une relation entre les dents incluses et la pelade. Ces dents donneront obligatoirement un jour ou l’autre des problèmes, autant les extraire tout de suite! elle seront plus difficile si on attend! Dans le cas ci-dessus je privilégierais la dent de sagesse inférieure gauche.
Autant le mécanisme des infections à distance est connu, dans le cas présent il s’agit plutôt « d’affections » à distance dont le mécanisme, probablement d’origine trophique nerveuse, est encore très mal connu.
Il est bien évident que devant toute pelade, il est préférable de faire un bilan radiographique dentaire et de faire une révision générale. Même si la pelade n’est pas d’origine dentaire, on aura au moins remis de l’ordre dans la bouche .
PEMPHIGUS VULGAIRE ou VULGARIS.
Article remis à jour le 30/06/2020.
Qu’est ce que le Pemphigus Vulgaire(vulgaris) Buccal?
Puisqu’il parait que je suis devenu une référence pour les étudiants, je me dois de traiter tous les sujets qu’on peut leur demander en examen.
Pour vous dire la vérité (je déteste raconter des salades), en 45 années d’études et d’exercice hospitalier et privé, je n’ai jamais vu de pemphigus buccal. J’ai vu un pemphigus cutané. Ce qui prouve que ce n’est pas une maladie très courante.
Je pense que j’ai suffisamment de connaissances pour le reconnaitre si j’en avais l’occasion un jour; mais pour vous en parler il m’a donc fallu puiser dans les souvenirs de mes études, et dans cet inépuisable source qu’est GOOGLE.
Le pemphigus est une dermatose buccale intradermique auto-immune qui se présente sous forme de bulles. Les bulles durent peu de temps, on les voit généralement éclatées.
« C’est une maladie secondaire à la production d’autoanticorps pathogènes dirigés contre les systèmes de jonction interkératinocytaire et responsable d’une acantholyse. Il se caractérise par une phase initiale souvent purement muqueuse, faite d’érosions traînantes essentiellement buccales. L’atteinte cutanée, lorsqu’elle survient, apparaît secondairement et se traduit par des bulles flaccides siégeant en peau saine, rapidement remplacées par des érosions postbulleuses avec collerette épidermique. Le signe de Nikolsky est positif en peau péribulleuse »(fmdrabat.ac.ma).

Les statistiques montrent que les femmes sont plus souvent atteintes que les hommes et que la tranche d’âge la plus touchée est après 50 ans.

La bulle est intra-dermique et lorsqu’elle éclate la partie superficielle de la muqueuse reste décollée.

On appelle également cette maladie Dermatose bulleuse pemphigoïde auto-immune.
Le pronostic était grave quand j’ai fait mes études, il y avait un fort pourcentage de mortalité, les décès étant le plus souvent dus à des complications infectieuses ou cardiovasculaires, par déséquilibre ionique. L’utilisation de corticoïdes a considérablement amélioré le pronostic.
Le diagnostic est facilité par le décollement à la pince de la couche superficielle:

Le diagnostic se fait par l’examen clinique et histologique, et l’examen sanguin révèle souvent une forte éosinophylie (leucocytes colorés à l’éosine dont le pourcentage ne dépasse normalement pas 2%).
Le traitement est essentiellement par des corticoïdes, il faut de fortes doses en perfusion. Des études récentes montrent qu’une forte corticothérapie locale utilisant le propionate de clobétasol (crème Dermoval 30 à 40 g/j) a une efficacité similaire à la corticothérapie générale et une meilleure tolérance. Un traitement d’entretien doit être suivi pendant 6 à 12 mois.
Trainement détaillé
» Au niveau buccal : Le médecin-dentiste doit assurer une hygiène locale stricte comportant :
– la réalisation de bains de bouche avec antiseptiques, utilisés dilués afin de minimiser leur causticité;
– les prothèses dentaires devront être ajustées très soigneusement afin de prévenir les traumatismes ;
– en cas de gingivite érosive, un détartrage des collets dentaires est souhaitable; – pour les lésions très douloureuses gênant l’alimentation l’utilisation d’anesthésiques locaux permet le maintien d’un bon état nutritionnel. La xylocaïne est la plus efficace mais comporte l’inconvénient d’entraîner une agueusie; – les corticoïdes locaux peuvent être utilisés sous forme de gels ou de glossettes de Betneval®, ou en mélangeant un dermocorticoïde de niveau I ou II dans une pâte adhésive (Correga®, Orabase®); – l’utilisation de corticoïdes inhalés (Becotide®, Béconase®) pulvérisés sur les gencives et le palais. » ( wjd.um5s.ac.ma/).
Additif:
Une lectrice m’envoie des photos de sa bouche avec un diagnostic de lichen plan. Je pense qu’il s’agit plutôt d’un pemphigus, peut être un lichen pemphigoïde:


Pour les patients, voir ICI!
Pour les professionnels, voir ICI!
Q
QUINCKE (oedème de). Voir chélites.
R
S
SARCOME DE KAPOSI.
Le sarcome de Kaposi. C’est une tumeur liée au virus du SIDA et aussi au virus de l’Herpès type 8, et surtout à la conjonction des deux. C’est une tumeur précancéreuse à dégénérescence obligatoire.

A ne pas confondre avec un angiome

Ni avec la maladie de Laugier-Hunziker qui donne des taches sur les ongles
Le traitement est varié en fonction de la taille de la lésion: chirurgie, laser, chimiothérapie dans la lésion, radiothérapie …etc…
Le sarcome de Kaposi est une tumeur précancéreuse qui doit être retirée rapidement.
SECHERESSE BUCCALE. Voir Xérostomie.
T
TACHES PIGMENTAIRES SUR LES MUQUEUSES BUCCALES.
Beaucoup de personnes ont des taches noires sur les gencives et se demandent ce que c’est. Je vais essayer de faire un rapide tour d’horizon des différentes possibilités.
Les colorations ethniques: Les liserés et taches ethniques peuvent réapparaître plusieurs générations plus tard, même lorsque tout autre caractère ethnique a disparu. Elle n’apparaissent pas forcément à la naissance et peuvent apparaître très tardivement au cours de la vie.

![pigmentations-ethniques[1]](http://conseildentaire.files.wordpress.com/2012/02/pigmentations-ethniques1.jpg?resize=329%2C210)


Tatouages Ce que j’ai vu le plus souvent, ce sont des tatouages dus aux métaux qui sont en bouche: ils peuvent arriver de deux façons: -1-Lorsque que le praticien travaille en bouche avec des instruments rotatifs, fraises ou meulettes, il peut arriver (surtout sous anesthésie) qu’il effleure la gencive et gratte ainsi la couche superficielle de l’épithélium gingival. Si en même temps il travaille sur un amalgame ou une reconstitution prothétique métallique, la limaille de métal va s’incruster dans l’interstice des couches cellulaires épithéliales et va créer un tatouage indélébile.

-2-La présence de métaux différents en bouche va créer avec la salive un couple électrolytique (une pile) et un courant électrique va circuler entre les deux pôles. Les sels métalliques produits par la corrosion vont migrer dans les tissus suivant les lignes de ce courant et vont colorer la gencive de traînées grisâtres: des tatouages.
Les tatouages volontaires artistiques, je n’en ai jamais vu, mais je sais que cela se fait.

Les troubles endocriniens tels que la maladie (bronzée) d’Addison (hyperfonction des surrénales) donnent des pigmentations des muqueuses et parfois plus spécifiquement de la gencive. Notons en passant que la maladie de Cushing (hypofonction des surrénales)n’a pas de sympôtatologie buccale.

Les intoxications aux sels de métaux lourds ( mercure, plomb, bismuth)donnent des colorations des gencives.
Les télangiectasies et angiomes des gencives sont des tâches rouges sombre. Attention à la chirurgie des angiomes et aux risques d’hémorragies difficilement contrôlables.
Il y a parfois des taches inexpliquées:

Il faut de toutes façons (comme cela est parfaitement expliqué sur « eugenol.com ») adresser à un dermatologiste de la muqueuse buccale pour prélèvement et examen d’anatomie pathologique pour éliminer l’éventualité d’un mélanome malin.
Les tumeurs malignes pigmentaires de la gencive sont heureusement très rares, et un diagnostic très précoce, qui est la responsabilité du chirurgien dentiste, peut sauver le patient.

La caractéristique du mélanome malin est de ne pas avoir de bords bien définis et d’être en relief.
Un syndrome très rare associe des pigmentations des gencives et des ongles, le syndrome de Laugier-Hunziker


Le sarcome de Kaposi, qui se manifeste surtout chez les immunodéprimés, donne aussi des taches très foncé sur les muqueuses buccales.

Les taches brunes sur les lèvres:


Je reçois beaucoup de demandes concernant, le taches brunes sur les lèvres: il y a actuellement des possibilités modernes de retirer les taches, on
peut les faire disparaître
Hormis le Mélanome, les taches de la muqueuse buccale sont généralement bénignes, mais toute apparition de tache persistante doit être montée à un spécialiste.
TRAUMATISMES DE LA MUQUEUSE BUCCALE.
Les morsures de la langue et des joues sont très fréquentes. Elles sont généralement superficielles et sans gravité, mais elles peuvent être plus graves lors d’un accident de la route par exemple, ou au cours des crises d’épilepsie. Généralement, ce sont des petites morsures au quotidien lors de la mastication. Commençons par rappeler le danger que représentent les piercings des joues, des lèvres et de la langue. Le nombre d’accidents auxquels les chirurgiens dentistes sont confrontés sont là pour en témoigner. Le parient consultent souvent pour une ligne blanche, appelée « linea alba » à l’interieur de la joue, surtout chez les personnes dont les joues sont un peu dodues, pour peu qu’elles dorment sur le côté.

Cette ligne n’est pas pathologique elle est la marque de la ligne d’occlusion des dents.
Les morsures répétitives sont à prendre plus au sérieux car, conjuguées avec le tabagisme et l’abus d’alcool, elles pourraient avoir un certain potentiel dégénératif.

Une morsure exceptionnelle pendant la mastication est sans gravité, mais peut être très douloureuse et handicapante: la morsure de la langue.

La plupart du temps, les morsures sont dues à des désordres dentaires, dents manquantes non remplacées, en égression ou en malposition.

Les dents de sagesse qui poussent trop en dehors sont souvent des causes de blessures de la face interne des joues.
L’abrasion des dents due au bruxisme engendre souvent des angles vifs extrêmement tranchants qui peuvent blesser la langue et les joues.
Comme toujours, tout traitement doit commencer par la suppression de la cause: coronoplastie d’une dent en malposition ou égressée, remplacement des dents manquantes, émoussage des rebords tranchants.
Le traitement local se fera avec des bains de bouche et solutions antiseptiques et cicatrisantes (PANSORAL®, ELUGEL®, PYRALVEX®, BOROSTYROL® …etc…) Actuellement, je pense que le BLOXAPHTE® en spray ou le gel HYALUGEL donnent les meilleurs résultats. En cas de trop grande gêne et douleurs vives, on peut prescrire un gel ou spray anesthésiant ( XYLOCAÏNE®).
Les lésions traumatiques n’ont pas de potentiel dégénératif si elle ne sont pas répétitives. Il faut donc en supprimer la cause rapidement.
TUMEURS NERVEUSES BUCCALES (voir nevrome et schwanome).
U
V
W
WHARTONITE.
Whartonite et périwhartonite sont des inflammations ou infections du canal excréteur de la glande sous maxillaire, ou canal de Wharton. Elles sont généralement consécutives à un ralentissement de la salivation ou à la présence d’un calcul qui permet la remontée de micro-organismes dans le canal.
Voir: ICI!
X
XEROSTOMIE
La sécheresse de la bouche, ou xérostomie, en dehors de la gène certaine qu’elle occasionne, est cause de carie dentaire et d’autres pathologies.
XÉROSTOMIE, du grec: xéro=sec, stoma=bouche. La xérostomie est la conséquence d’une hyposialie, c’est à dire d’une diminution de la salivation.
Il y a de multiples causes à ce problème qui devient souvent très gênant surtout la nuit:
– en premier lieu l’âge; dès la soixantaine, la sécrétion salivaire diminue.
– de nombreux médicaments freinent la salivation, et bien sûr plus on avance en âge, plus on en prend.
– la consommation de tabac, d’alcool, de plats épicés.
– la respiration buccale pendant le sommeil ou même durant la journée.
– le port de prothèses mobiles compressives sur les canaux sécréteurs.
– les infections et inflammations de la muqueuse buccale qui peuvent d’ailleurs être la cause ou la conséquence du manque de salive.
– les professions ou l’on parle beaucoup.
– les radiothérapies de la région péri-buccale.
– le syndrome de Sjögren- Gougerot.
Traitement
Il n’est généralement pas possible d’arrêter les médicaments qui diminuent la salivation, parce qu’ils traitent des problèmes de santé majeurs (hypotenseurs, antidépresseurs, somnifères, médications psychiatriques), on ne peut qu’essayer d’ajuster la dose. Il faut donc supprimer toutes les autres causes et tenter d’augmenter par ailleurs le volume salivaire:
– mâcher du chewing-gum sans sucre contenant du Xylitol
– sucer des pastilles acidulées sans sucre
– boire beaucoup d’eau
– prendre des sialogogues (substances qui font saliver)
SULFARLEM® S 25 (anetholtrithione)
1 comprimé matin midi et soir pendant les repas
effets secondaires: légères diarrhées, flatulences,
coloration des urines
SALAGEN® 5 mg (pilocarpine) 1 comprimé 3 fois par jour
TEINTURE DE JABORANDI 20 à 30 gouttes 2 à 3 fois par jour (n’est plus en vente dans les pharmacies).
Attention les médicaments pour faire saliver sont souvent contre-indiqués en cas de glaucome.
On peut utiliser localement des sprays de salive artificielle comme l’ARTISIAL® ou l’ORAL-BALANCE®. Vous pouvez aussi tout simplement avoir une bombe d’EVIAN sur votre table de nuit et pulvériser un peu d’eau en bouche chaque fois que vous vous réveillez.
La sécheresse buccale peut entraîner une augmentation du nombre de caries et de leur vitesse d’évolution ( Voir: Syndrome des polycaries).
Voir pathologie des glandes salivaires: ICI!
Y
Z
LE ZONA BUCCAL (HERPÈS ZOSTER).
Le zona buccal, appelé aussi Herpès Zoster, est très rare, mais il existe, il est classiquement enseigné, mais en 50 années d’exercice je n’en est jamais vu! Le zona donne une des douleurs les plus intolérables qui soient.
L’herpès labial et le zona sont deux maladies différentes qui sont souvent confondues: l’herpès est dû au virus herpès simplex de type I (HSV1)et se transmet par contact direct avec les lésions d’une personne contaminée ou par des sécrétions de salive.

Le zona, connu aussi sous le nom d’herpès zoster est une infection cutanée due à la réactivation du virus varicelle zona (VVZ) . Après une varicelle guérie, un petit nombre de virus restent dormants dans les ganglions nerveux durant de nombreuses années, voir même toute la vie. Chez les personnes âgées ou à l’occasion d’un affaiblissement quelconque du système immunitaire, ils prolifèrent à nouveau et se développent le long des trajets des nerfs. La douleur est très vives et sous forme de décharges électriques, un peu comme pour les névrites. Les vésicules durent 2 à 3 semaines. Il y a des démangeaisons et des brûlures en surface. Il m’a fallu de longues recherches, pour trouver une photo de zona buccal, ce en qui confirme la rareté.

L’atteinte du zona est presque toujours unilatérale puisque qu’elle suit le trajet d’un nerf.


Le zona est-il contagieux?
(D’après le site lebelage.ca)Le zona ne se transmet pas d’une personne à l’autre. Par contre, on peut attraper la varicelle par contact direct avec des lésions de zona si on ne l’a jamais eue. Le liquide contenu à l’intérieur des petites cloques renferme effectivement des particules du virus de la varicelle, ce qui le rend très contagieux. C’est pourquoi il faut éviter les contacts physiques avec les gens – particulièrement les enfants de moins de un an, les femmes enceintes et les personnes dont le système immunitaire est affaibli – jusqu’à l’apparition des croûtes.
Le traitement.
Pour soulager les douleurs, seul le paracétamol+ codéine est efficace. Les corticoïdes peuvent aider à diminuer la douleur. Le traitement en lui même est à base d’antiviraux, l’aciclovir, le valaciclovir, le famciclovir, brivudine, etc.. Ces médicaments, utilisables par voie orale, diminuent l’intensité de la douleur ainsi que les névralgies post-zona, s’ils sont administrés très précocement après l’éruption cutanée. Il existe un vaccin contre le zona différent de celui contre la varicelle.
Le Zona est une infection virale au virus de la varicelle et n’a pas de potentiel dégénératif.










Bonjour
J ai depuis trois semaines une ligne blanche a l interieur de la joue un peu surelevee qui correspond a La photo de alba linea dans votre article. A la ligne d occlusion
Elle fait suite à la.pose de deux couronnes ( les deux dernieres molaires) du maxiliaire inferieur et deux inlay maxiliaire superieur) j ai aussi une petite douleur a l oreille du meme côté
Est ce que cela peut avoir un lien ? Dois je consulter ? Mon cbirurgien dentiste ou un autre specialiste ?
D avance merci de votre reponse.
Vous vous mordez sans doute la joue dormant, revoyez votre dentiste pour vérifier s’il ne faut pas un peu polir les rebords vestibulaires des dents posées récemment.
Bonjour,
Je présente une vésicule au niveau du palais mou qui apparait de façon intermittente et disparait en 1 à2 jours. Cette vésicule est translucide, non douloureuse mais juste génante.
Suite à votre atlas, j’ai l’impression qu’il s’agit d’une grenouillette. Pouvez vous me confirmer que seul un traitement chirurgical est possible?
Merci beaucoup pour votre réponse.
Oui, c’est probablement une petite glande salivaire annexe bouchée. Le traitement chirurgical est très simple très rapide et sans suite désagréable. Si vous le souhaitez vous pouvez m’envoyer une photo sur « dr.h@conseildentaire.com »pour confirmation.
Bonjour, merci beaucoup pour votre article très complet ! J’ai une toute petite boule sur le bas interne de la lèvre prêt des dents. Elle ne se voit pas mais je la sens avec ma langue elle fait 1mm. Elle ne fait pas mal et paraît molle. Je n’es pas trouvé de référence la concernant, peut être es-ce normal mais je stress facilement.
Merci d’avance.
Envoyez moi une photo de la boule sur « dr.h@conseildentaire.com » et une des dents à côté avec votre question
J’ai un drôle de ligne comme un boule de chaire sur la joue interne
Envoyez moi une photo sur « dr.h@conseildentaire.com » avec votre question.
Bonjour, j’ai une très petite boule tout en haut de la gencive supérieure côté extérieur au niveau de la jonction avec la joue. Au dessus de la prémolaire. Elle n’est pas douloureuse et est molle. Elle n’a pas de couleur particulière et se trouve sous la peau, c’est en passant le doigt que je l’ai remarqué . Je vous mon parodontiste lundi mais je m’inquiète un peu. Auriez vous une idée de ce que ça pourrait être ?
Envoyez moi une photo avec votre question sur « dr.h@conseildentaire.com ».